Refleksi lutut
Valeria Dahm adalah penulis bebas di jabatan perubatan Dia belajar perubatan di Universiti Teknikal Munich. Sangat penting baginya untuk memberi gambaran kepada pembaca yang ingin tahu tentang bidang subjek perubatan yang menarik dan pada masa yang sama untuk mengekalkan kandungannya.
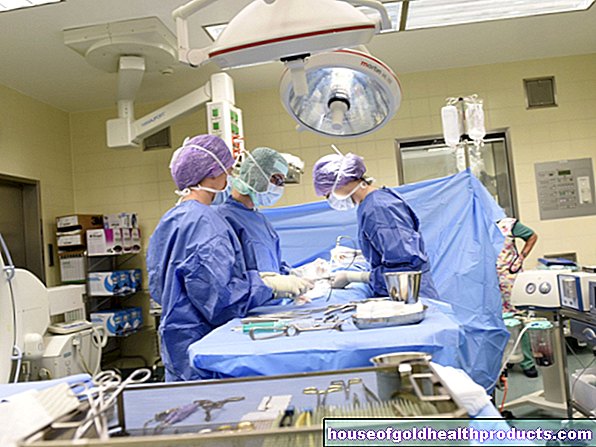
Lebih banyak mengenai pakar Semua kandungan diperiksa oleh wartawan perubatan.Pemeriksaan sendi lutut dalam dengan probe disebut sebagai pantulan lutut (pantulan cermin lutut) atau arthroscopy lutut. Dengan cara ini, doktor dapat menilai tulang, tulang rawan dan struktur sekeliling lutut secara optimum. Pada masa yang sama, doktor dapat melakukan operasi dengan bantuan instrumen tambahan. Baca semua mengenai arthroscopy lutut, bagaimana ia dilakukan dan risiko yang ditanggungnya.

Apa itu cermin lutut?
Semasa arthroscopy lutut, arthroscope yang disebut dimasukkan ke dalam rongga sendi. Arthroscope adalah tiub nipis dengan kamera video dengan sumber cahaya yang melekat pada hujungnya.Alat pengairan dan penyedut tambahan memungkinkan pemeriksaan sendi yang lebih baik. Sekiranya doktor mengesan kerosakan sendi, dia dapat mengobatinya pada sesi yang sama dengan bantuan alat tambahan yang juga dimasukkan ke dalam rongga sendi melalui sayatan kecil.
Bilakah anda melakukan cermin lutut?
Arthroscopy lutut boleh digunakan untuk diagnosis dan rawatan kecederaan degeneratif dan kemalangan. Sebab biasa adalah:
- Kerosakan meniskus
- Kerosakan tulang rawan
- badan sendi bebas
- Air mata ligamen yang teruk
- Tisu parut
- Keradangan membran sinovial
- Gonarthrosis (osteoartritis sendi lutut)
Apa yang anda buat dengan cermin lutut?
Seperti mana-mana arthroscopy, sebelum arthroscopy lutut sebenarnya, doktor bertanya tentang sejarah pesakit, menjelaskan risiko dan faedah prosedur, menjalankan ujian darah, mengatur ubat antikoagulan (heparin) sehingga tidak ada gumpalan darah terbentuk di urat semasa dan selepas pemeriksaan (Thrombosis).
Dengan bantuan kaedah pemeriksaan tambahan seperti pengimejan resonans magnetik (MRT), kerosakan sendi dapat dinilai sebelum arthroscopy dan prosedurnya dapat dirancang dengan lebih baik. Kulit kawasan operasi dikurangkan dan dibasmi kuman dengan teliti. Berbeza dengan anestesia umum, di mana pesakit sedang tidur, dengan anestesia tulang belakang yang lebih kerap digunakan dan lebih lembut, penghilang rasa sakit disuntik ke saluran tulang belakang sehingga hanya kawasan di bawah punggung bawah yang dibius.
Biasanya tourniquet digunakan. Ini adalah manset kembung yang serupa dengan manset tekanan darah yang diletakkan di sekitar paha dan melambung ke tekanan yang lebih tinggi daripada tekanan darah sistolik pesakit. Tourniquet dengan ketara mengurangkan kehilangan darah.
Sekarang pakar bedah membuka sendi melalui sayatan kecil dan memasukkan arthroscope ke rongga sendi. Untuk pandangan yang lebih baik, ini boleh diisi dengan larutan garam steril atau karbon monoksida dan dengan itu diregangkan.
Instrumen tambahan boleh dimasukkan ke dalam sendi melalui sayatan kedua dan, jika perlu, sayatan ketiga. Tulang rawan, ligamen dan tendon diperiksa untuk kekuatan dan fungsinya dengan cangkuk taktil. Sekiranya air mata meniskus, bahagian yang cedera dapat dikeluarkan dengan bantuan gunting kecil atau pencukur, duri berputar. Ligamen koyak koyak sering digantikan oleh tendon pengganti badan sendiri, misalnya dari ligamen patellar (patellar tendon atau ligamentum patellare). Jenis operasi ini juga disebut pembedahan invasif minimum (MIS) dan kurang tekanan daripada pembedahan terbuka.
Akhirnya, arthroscope dan instrumen dikeluarkan dan tiub kecil (Redon drainage) sementara ditempatkan di ruang sendi supaya sebarang darah yang mengalir masuk dapat diarahkan ke luar. Insisi dijahit dengan hati-hati dan dilindungi dari jangkitan dengan pembalut dan dimampatkan ringan (untuk mengurangkan risiko pendarahan sekunder).
Apakah risiko pemeriksaan lutut?
Arthroscopy lutut adalah pemeriksaan berisiko rendah. Dalam kes yang jarang berlaku, arthroscope atau instrumen lain merosakkan sendi itu sendiri atau struktur sekitarnya seperti otot atau ligamen. Di samping itu, kapal dan saraf boleh cedera.
Seperti prosedur pembedahan, pemeriksaan lutut menanggung risiko pembedahan seperti pembekuan darah, intoleransi terhadap agen anestetik atau jangkitan pada rongga sendi dan luka kulit yang tinggal. Efusi sendi, lebam (hematoma) dan pendarahan juga boleh berlaku.
Apa yang perlu saya pertimbangkan selepas pemeriksaan lutut?
Adakah pemeriksaan lutut dilakukan secara rawat jalan atau pesakit dalam bergantung, antara lain, pada usia dan kesihatan pesakit dan pembedahan yang diharapkan. Doktor sering mengesyorkan tinggal pesakit dalam dua hingga tiga hari sehingga saliran Redon juga dapat dikeluarkan lagi.
Setelah berehat sebentar, otot dan ligamen dikuatkan dan dilatih dengan bantuan fisioterapi agar fungsi penuh sendi lutut dapat dipulihkan dengan cepat. Selepas pemeriksaan lutut, tempoh ketidakupayaan untuk bekerja adalah dua hingga enam minggu, bergantung pada ketegangan fizikal di tempat kerja dan prosedur.
Tags.: simptom rambut ubat paliatif.jpg)
-und-auflagen.jpg)