Ketuat kemaluan
dan Martina Feichter, penyunting perubatan dan ahli biologiFlorian Tiefenböck belajar perubatan manusia di LMU Munich. Sejak itu, dia menyertai sebagai pelajar pada bulan Mac 2014 dan telah menyokong pasukan editorial dengan artikel perubatan sejak itu. Setelah mendapat lesen perubatan dan pekerjaan praktikalnya dalam perubatan dalaman di University Hospital Augsburg, dia telah menjadi anggota tetap pasukan sejak Disember 2019 dan, antara lain, memastikan kualiti perubatan alat
Lagi kiriman oleh Florian TiefenböckMartina Feichter belajar biologi dengan farmasi subjek elektif di Innsbruck dan juga melibatkan diri dalam dunia tanaman perubatan. Dari situ tidak jauh dari topik perubatan lain yang masih memikatnya hingga ke hari ini. Dia dilatih sebagai wartawan di Axel Springer Academy di Hamburg dan telah bekerja di sejak 2007 - pertama sebagai penyunting dan sejak 2012 sebagai penulis bebas.
Lebih banyak mengenai pakar Semua kandungan diperiksa oleh wartawan perubatan.
Ketuat genital (condyloma runcing, condylomata acuminata) adalah pertumbuhan kulit jinak di kawasan genital. Mereka adalah antara penyakit kelamin yang paling biasa. Ketuat genital disebabkan oleh jangkitan pada virus papillomavirus manusia (HPV). Setelah dijangkiti virus, diperlukan empat minggu hingga lapan bulan untuk ketuat pertama terbentuk (tempoh inkubasi). Baca semua yang anda perlu ketahui mengenai ketuat alat kelamin di sini!
Kod ICD untuk penyakit ini: Kod ICD adalah kod yang diiktiraf di peringkat antarabangsa untuk diagnosis perubatan. Mereka boleh didapati, misalnya, dalam surat doktor atau sijil ketidakupayaan untuk bekerja. A63
Ketuat genital: penampilan dan gejala
Ketuat genital adalah pertumbuhan jinak pada kulit atau membran mukus. Ketuat ini biasanya terdapat di kawasan kemaluan (lebih jarang di bahagian badan yang lain). Inilah sebabnya mengapa mereka juga disebut ketuat genital. Nama lain adalah "condyloma runcing":
Apabila ia muncul, lapisan kulit (lendir) atas (epidermis) tumbuh dengan tajam ke atas, dan ukuran kepala hingga beberapa sentimeter terbentuk. Struktur lembut dan ketuat berwarna kemerahan, kelabu-coklat atau keputihan. Selalunya terdapat dalam kelompok dan boleh berkembang menjadi nod papillomatous yang lebih besar atau struktur seperti plat ("cockscomb").
Sebagai tambahan kepada jenis ketuat genital klasik, terdapat juga bentuk khas. Ini termasuk, misalnya, condylomata plana (Latin planus = flat). Ia adalah penampilan ketuat genital biasa.
Di samping itu, dalam kes yang jarang, ketuat genital berkembang menjadi apa yang disebut "kondiloma gergasi" (tumor Buschke-Löwenstein atau condylomata gigantea). Tumor besar seperti kembang kol ini memusnahkan tisu dan boleh berubah menjadi tumor barah (karsinoma sel skuamosa yang betul).
Ketuat genital pada wanita
Sekiranya seorang wanita mempunyai ketuat kemaluan, mereka sering terletak di commissure posterior (persimpangan posterior labia majora di hadapan perineum) atau di labia. Tetapi mereka juga boleh berlaku di faraj dan serviks, di dubur dan di saluran dubur dan di uretra. Dengan ketuat genital di uretra, ketuat biasanya muncul pada masa yang sama di kawasan genital luaran (mis. Pada labia).
Ketuat genital pada lelaki
Ketuat biasanya terletak pada zakar - lebih disukai pada ligamen kulup (frenulum), pada alur zakar (kemurungan berbentuk cincin di belakang kelenjar) dan pada bahagian dalam kulup. Lelaki berkhatan tidak lagi mempunyai kulup dan kurang terdedah kepada ketuat kelamin. Sekiranya mereka mendapat beberapa, ketuat alat kelamin dapat menjajah batang zakar dan akar zakar.
Seperti pada wanita, condylomata acuminata dapat terbentuk di uretra, saluran dubur, dan dubur pada lelaki. Homoseksual lelaki khususnya terdedah kepada ketuat di dubur.
Ketuat genital pada bahagian badan yang lain
Ketuat alat kelamin menyukai keadaan yang panas dan lembap. Ini banyak dijumpai di kawasan genital dan dubur, itulah sebabnya ia selalu muncul di sini. Mereka jarang tumbuh di bahagian badan yang lain. Contohnya, virus HP boleh masuk dari kawasan genital ke oropharynx melalui seks oral dan membawa kepada pembentukan ketuat. Tetapi perkara itu jarang berlaku. Condylomata acuminata juga jarang dijumpai, misalnya di pusar, di bawah payudara wanita atau di ketiak.
Ketuat genital pada bayi dan kanak-kanak
Sekiranya wanita hamil menderita ketuat kelamin di kawasan genital, mereka boleh menyebarkan virus penyebab kepada anak semasa kelahiran. Ini meningkatkan risiko bayi baru lahir yang dikenali sebagai papillomatosis laring remaja. Ini adalah nodul ketuat genital di kawasan laring dan pita suara. Gejala yang mungkin berlaku adalah suara serak, batuk, sukar menelan, dan suara pernafasan yang terdengar.
Gejala ketuat genital umum
Ketuat alat kelamin biasanya tidak menyebabkan sebarang gejala, jadi tidak simptomatik. Bagi banyak penghidap, kondylomata acuminata kemudiannya merupakan masalah kosmetik semata-mata, yang boleh menyebabkan masalah psikologi (perasaan malu, dll.).
Ketuat genital jarang gatal, terbakar atau sakit. Sebilangan wanita juga melaporkan peningkatan keputihan. Khususnya, permukaan ketuat alat kelamin yang lebih besar dapat terkoyak dan berdarah, misalnya semasa hubungan seksual. Sekiranya ketuat alat kelamin tumbuh ke bukaan uretra, kencing juga boleh menyebabkan ketidakselesaan (pendarahan, aliran air kencing yang lemah).
Kadang-kadang ketuat genital menyebabkan kesakitan semasa hubungan seks (dispareunia). Itu boleh menjadi tekanan psikologi. Sebilangan pesakit juga takut bahawa mereka (atau pasangannya) akan menghidap barah atau menjadi steril dari ketuat kelamin. Jangan takut berjumpa doktor mengenai ketuat kelamin dan beritahu dia tentang kebimbangan dan ketakutan anda!
Ketuat genital: penyebab dan faktor risiko
Penyebab ketuat di kawasan kemaluan dan banyak ketuat pada bahagian badan yang lain (ketuat ekstragenital) adalah apa yang disebut human papillomavirus, juga dikenali sebagai human papillomavirus atau HPV. Terdapat lebih daripada 200 jenis HPV, yang kebanyakannya tidak berbahaya.
Virus HP yang tidak berbahaya jarang menyebabkan penyakit ganas, sebab itulah ia juga disebut jenis berisiko rendah. Yang paling terkenal adalah jenis HPV 6 dan HPV 11. Mereka boleh dikesan dalam kebanyakan kes ketuat genital. Dalam beberapa kes, HPV berisiko rendah yang lain menyebabkan gejala ketuat genital juga. Sebanyak sekitar 40 jenis HPV dapat menjangkiti kawasan dubur kemaluan.
HPV berisiko tinggi jarang berlaku pada ketuat alat kelamin
Sekiranya jenis berisiko rendah menyebabkan degenerasi sangat jarang, jangkitan dengan apa yang disebut HPV berisiko tinggi (HPV berisiko tinggi) lebih sering dikaitkan dengan barah di kawasan genital. Dalam hampir semua kes barah serviks (barah serviks), keterlibatan jenis HPV berisiko tinggi dapat ditunjukkan. Biasanya ia adalah HPV 16 atau 18. Jangkitan dengan HPV berisiko tinggi juga boleh terlibat dalam perkembangan barah lain di kawasan genital seperti barah zakar atau barah vagina. Sebaliknya, jenis HPV berisiko tinggi hanya jarang dijumpai di sel ketuat genital.
Bagaimana anda boleh mendapat ketuat kelamin?
Ketuat genital adalah antara penyakit kelamin yang paling biasa. Kebanyakannya disebarkan melalui hubungan langsung dengan kulit atau mukosa, paling sering melalui hubungan seksual tanpa perlindungan. Terdapat risiko jangkitan yang sangat tinggi jika anda menukar pasangan seksual lebih kerap. Kondom boleh mengurangkan risiko, tetapi tidak 100 peratus. Kerana tidak menutupi semua kawasan kulit yang boleh dijangkiti virus HP.
Ketuat genital juga boleh dijangkiti melalui objek yang tercemar seperti alat permainan seks. Jangkitan melalui tuala atau span mandi yang tercemar bersama dan juga mandi bersama tidak boleh dikesampingkan.
Hubungan oral boleh meningkatkan risiko jangkitan HPV di kawasan mulut dan tekak - dan juga risiko penebalan kulit seperti ketuat kelamin pada ketika ini.
Pada wanita hamil, pencetus ketuat genital boleh diturunkan kepada bayi yang baru lahir semasa dilahirkan.
Sekiranya kanak-kanak dengan ketuat biasa menggaru kawasan kemaluan atau duburnya, ketuat genital boleh berkembang. Pencetus biasanya HPV jenis 2, tetapi kadang-kadang juga jenis 27 atau 57. Dalam kes ini, pakar bercakap mengenai autoinokulasi (jangkitan diri).
Perhatian: Sekiranya kanak-kanak mempunyai ketuat di kawasan genital atau dubur, penjelasan selalu diperlukan kerana terdapat kecurigaan penderaan seksual!
Faktor-faktor risiko
Pelbagai faktor meningkatkan risiko dijangkiti virus HP genital, yang menyebabkan ketuat genital atau menyebabkan barah serviks. Ini termasuk:
- hubungan seksual pertama sebelum berumur 16 tahun
- hubungan seksual tanpa perlindungan (tanpa kondom)
- Merokok (melemahkan fungsi pelindung dan penghalang membran mukus)
- Kelahiran muda dan kelahiran berganda (kehamilan mengubah lapisan rahim, menjadikannya lebih mudah terkena jangkitan)
- sistem imun yang lemah
- jangkitan genital lain seperti klamidia atau herpes genital
Ketuat genital: pencegahan
Tidak ada perlindungan pasti terhadap jangkitan HPV dan akibatnya ketuat kelamin. Walau bagaimanapun, beberapa langkah dapat membantu mengurangkan risiko ketuat alat kelamin. Kelebihan melakukan ini adalah bahawa langkah-langkah ini dapat mencegah akibat HPV yang lain dan lebih serius. Ini termasuk penyakit ganas seperti barah rahim atau barah zakar.
Amalkan seks selamat!
Seks yang tidak dilindungi adalah faktor risiko utama penyakit kelamin seperti ketuat kelamin. Sentuhan kulit yang singkat cukup untuk kutil kelamin disebarkan, tetapi kajian mengenai penyakit HPV lain menunjukkan bahawa kejayaan rawatan dengan perlindungan kondom lebih besar dan bertahan lebih lama. Lindungi diri anda dengan kondom semasa seks faraj dan dubur.
Anda juga harus menggunakan kondom atau "empangan gigi" untuk seks oral. Mereka juga mengurangkan risiko jangkitan.
Pergi ke pemeriksaan!
Ini membolehkan ketuat genital dan perubahan berkaitan HPV lain pada membran mukus dapat dikesan dan dirawat pada peringkat awal. Seperti hampir semua penyakit, perkara yang sama berlaku di sini: lebih awal diagnosis dan rawatannya, semakin baik prognosisnya!
Sentiasa memikirkan pasangan seksual anda juga!
Seperti semua penyakit kelamin, ketuat kelamin harus diperiksa pasangan seksual mereka. Sekiranya anda didiagnosis dengan ketuat kelamin, penting untuk memberitahu pasangan seksual anda mengenainya. Ini akan menghalangnya daripada merebak dan melindungi pasangan anda dari penyakit yang berpotensi serius, termasuk barah!
Dapatkan vaksin anda atau anak-anak anda!
Selama beberapa tahun terdapat vaksinasi terhadap beberapa jenis papillomavirus manusia (vaksinasi HPV). Ia disyorkan oleh Suruhanjaya Vaksinasi Tetap Institut Robert Koch (STIKO) kepada semua gadis berusia antara sembilan hingga empat belas tahun, sebaiknya sebelum melakukan aktiviti seksual pertama. Pada bulan Jun 2018, STIKO memberikan cadangan vaksinasi kepada kanak-kanak lelaki berusia antara sembilan hingga empat belas tahun.Dua vaksin berbeza tersedia di pasaran Jerman: Satu (vaksin HPV berganda) melindungi daripada jangkitan dengan penyebab kanser serviks yang paling penting (HPV 16 dan 18). Vaksin kedua (vaksin HPV sembilan kali ganda) juga berkesan terhadap jenis HPV lain, termasuk HPV 6 dan 11 - dua penyebab ketuat genital yang paling biasa.
Ketuat genital: diagnosis dan pemeriksaan
Dalam banyak kes, ketuat alat kelamin tidak menimbulkan masalah. Walaupun begitu, anda mesti selalu memeriksa ketuat di kawasan kemaluan. Ia mungkin merupakan proses penyakit ganas. Ketuat alat kelamin yang tidak berbahaya juga boleh menyebabkan ketidakselesaan, terutama jika ukurannya bertambah. Selain itu, risikonya meningkat kerana HPV berisiko tinggi telah menjangkiti kulit atau selaput lendir di kawasan genital di tempat lain dan menyebabkan perubahan yang hampir tidak kelihatan di sana.
Pemeriksaan yang diperlukan untuk penjelasan ketuat alat kelamin dilakukan oleh pakar: Orang yang mungkin dihubungi adalah pakar sakit puan (untuk wanita), ahli urologi (untuk lelaki), ahli dermatologi (ahli dermatologi) dan venereologi (pakar dalam penyakit kelamin).
Sejarah perubatan (anamnesis)
Pertama, doktor bertanya kepada pesakit mengenai sebarang gejala yang mungkin timbul. Jangan takut untuk menjawab soalan mengenai aktiviti seksual anda juga, kerana ia memainkan peranan penting dalam ketuat kelamin. Doktor juga membuat catatan mengenai faktor risiko umum seperti ubat-ubatan, merokok, atau keadaan lain yang sudah ada yang boleh melemahkan sistem imun. Contohnya, anda mungkin ditanya soalan berikut:
- Di mana sebenarnya anda mempunyai aduan?
- Di mana dan perubahan kulit yang anda perhatikan? Adakah mungkin terdapat ketuat yang ketara di kawasan genital?
- Pernahkah anda melihat pendarahan genital di luar kitaran haid, seperti selepas hubungan seks?
- Adakah anda sering menukar pasangan seksual anda? Adakah anda menggunakan kondom semasa hubungan seks?
- Adakah anda tahu ada penyakit sebelumnya?
- Adakah anda pernah menghidap penyakit kelamin di kawasan genital seperti ketuat genital, klamidia atau sifilis pada masa lalu?
Penyiasatan pada ketuat genital
Doktor dapat menjelaskan ketuat kelamin pada lelaki dengan lebih tepat sebagai sebahagian daripada pemeriksaan fizikal. Dia terutamanya memeriksa kelenjar zakar, saluran uretra (Meatus urethrae externus) dan pembesarannya yang terletak di sana (Fossa navicularis). Dalam keadaan tertentu, dia menyebarkan bukaan uretra sehingga sentimeter terakhir uretra dapat diperiksa (meatoskopi). Sekiranya terdapat ketuat kemaluan pada pembukaan uretra, doktor akan melakukan pemeriksaan uretra (urethroscopy). Namun, pertama, ketuat alat kelamin yang kelihatan dari luar dirawat sehingga papillomavirus manusia tidak dibawa ke kedalaman uretra ketika dicerminkan.
Ketuat genital pada wanita sering muncul di kawasan labia atau di dubur dan biasanya mudah dikenali. Untuk mengetahui semua ketuat di kawasan genital, pemeriksaan lebih lanjut perlu dilakukan. Pakar sakit puan akan meraba-raba vagina sebagai sebahagian daripada pemeriksaan ginekologi dan kemudian memeriksanya dengan spekulum ("cermin"). Palpasi penting kerana spekulasi kadang-kadang meliputi ketuat genital yang mendalam atau pertumbuhan lain.
Doktor juga mengambil smear dari membran mukus pada serviks dan serviks. Kemudian dia mengotorkan smear dan memeriksanya di bawah mikroskop. "Ujian Pap" ini dapat mendedahkan perubahan sel ganas seperti yang disebabkan oleh jangkitan HPV pada peringkat awal.
Untuk menjelaskan ketuat kelamin di kawasan genital dalaman wanita, doktor juga boleh melakukan kolposkopi. Dia memeriksa vagina dan serviks menggunakan mikroskop khas (kolposkop). Dengan cara ini, ketuat alat kelamin terkecil dan perubahan lain atau pendarahan pada alat kelamin wanita dapat dikesan.
Siasatan lanjut
Sekiranya ketuat pada dubur, doktor akan merasakan dubur dan saluran dubur dengan jari anda (pemeriksaan rektum digital). Dia juga dapat melakukan anoskopi (mencerminkan saluran dubur): Dia memeriksa saluran dubur menggunakan endoskopi tegar (anoskop).
Sebagai alternatif, proctoscopy juga mungkin: Endoskopi tegar, proctoscope, juga digunakan di sini. Dengan bantuannya, doktor dapat melihat bukan sahaja bahagian dalam saluran dubur, tetapi juga bahagian bawah rektum. Ketuat genital jarang tumbuh di atas garis gigi. Pada garis sempadan ini di dinding dalaman usus, struktur membran mukus berubah: Lapisan penutup (epitel skuamosa) saluran dubur bergabung menjadi membran mukus rektum (epitel yang sangat prismatik). Ketuat genital yang tumbuh di luar garis menunjukkan sistem imun yang lemah. Agar tidak menyebarkan HPV, ketuat alat kelamin yang kelihatan secara luaran biasanya dikeluarkan sebelum proctoscopy.
Sekiranya ujian lain pada ketuat genital tidak jelas, doktor mungkin dapat melakukan ujian asid asetik. Dia meneteskan kulit / membran mukus yang mencurigakan dengan tiga hingga lima peratus asid asetik (pada wanita, sebagai contoh, sebagai kolposkopi). Ketuat alat kelamin yang hampir tidak dikenali berubah menjadi keputihan dalam prosesnya. Walau bagaimanapun, hasil ujian tidak begitu dipercayai, sebab itulah kaedahnya tidak digalakkan secara rutin.
Pemeriksaan histologi ketuat yang dikeluarkan
Doktor biasanya mendiagnosis ketuat genital dengan mata kasar. Namun, jika dia mempunyai keraguan, dia menghilangkan ketuat secara keseluruhan dan memeriksanya di makmal untuk pemeriksaan histologi. Ketuat genital juga dikeluarkan dan diperiksa di makmal dalam situasi berikut:
- Rawatan tidak berjaya.
- Selepas rawatan berjaya, ketuat genital baru berkembang dengan cepat.
- Ketuat alat kelamin mempunyai diameter lebih dari satu sentimeter.
- Terdapat kecurigaan kondiloma raksasa (tumor Buschke-Löwenstein).
- Perubahan kulit tidak biasa. Sebagai contoh, mereka berpigmen, berwarna, berdarah atau menyatu dengan tisu di sekitarnya.
- Pesakit mempunyai kekurangan imun.
Pengesanan HPV
Genom virus HP biasanya tidak perlu dikesan pada ketuat genital. Pengecualian adalah kondiloma raksasa: Di sini virus harus dikesan secara molekul dan jenis virus dikenal pasti.
Pengesanan HPV (termasuk menaip virus) juga dapat ditunjukkan pada anak-anak dengan ketuat genital. Sekiranya, misalnya, HPV 2 dikenalpasti sebagai penyebab ketuat, ini lebih banyak berlaku untuk penularan ketuat kulit biasa dan bukan untuk penderaan seksual sebagai penyebab ketuat kelamin (yang terakhir biasanya disebabkan oleh HPV 6 atau 11) .
Pengecualian penyakit kelamin lain
Dengan ketuat genital, risiko penyakit kelamin lain meningkat. Oleh itu, doktor juga akan memeriksa atau menguji pesakit untuk sifilis, gonorea, HIV, klamidia dan hepatitis B dan C.
Pembezaan ketuat genital dari perubahan kulit yang lain
Terdapat beberapa penyakit yang menyebabkan perubahan kulit serupa dengan ketuat kelamin (diagnosis pembezaan). Untuk membezakannya, kadang-kadang perlu mengambil sampel tisu, yang diperiksa secara tisu halus. Diagnosis pembezaan penting untuk ketuat alat kelamin adalah:
|
penyakit |
harta benda |
|
Condylomata lata |
|
|
Keradangan folikel rambut (folikulitis) |
|
|
Ketuat dellular (Mollusca contagiosa) |
|
|
Ketuat seborrheic |
|
|
Fibroid lembut |
|
|
kelenjar sebum bebas |
|
|
Tanda kulit |
|
|
Hirsuties papillaris vulva (wanita) Hirsuties papillaris zakar (lelaki) |
|
|
Lichen nitidus |
|
Di samping itu, doktor mesti membezakan ketuat genital dari kemungkinan perubahan kulit ganas (pendahulu kanser atau barah).
Ketuat genital: rawatan
rawatan
Terdapat beberapa cara untuk merawat ketuat kelamin. Doktor dan pesakit akan memutuskan bersama mengenai rancangan terapi. Semasa memilih langkah-langkah terapi, faktor-faktor berikut khususnya harus diambil kira:
- Saiz, bilangan dan lokasi ketuat alat kelamin
- Jenis dan kejayaan rawatan sebelumnya
- kemungkinan penyakit yang mendasari dan bersamaan (HIV, klamidia, dll.)
- Hajat pesakit
- Pengalaman doktor yang menghadiri
Pasangan seksual juga harus diperiksa untuk ketuat kemaluan dan dirawat jika perlu. Ini mengelakkan rakan kongsi menjangkiti antara satu sama lain berulang kali.
Rawatan ketuat genital dengan ubat
Ketuat kelamin boleh dirawat dengan ubat yang boleh digunakan secara luaran (topikal). Penyediaannya disediakan sebagai krim / salap atau cecair (larutan, asid) dan digunakan terus ke ketuat. Bergantung pada bahan aktif, rawatan ketuat alat kelamin perubatan dijalankan sama ada oleh doktor atau pesakit sendiri. Walau bagaimanapun, penggunaan ubat yang berhati-hati dan teratur sangat penting untuk kejayaan terapi.
Dalam jadual berikut, anda akan melihat senarai pelbagai bahan aktif untuk terapi ketuat genital, arahan penggunaan dan kesan sampingan yang paling penting (NW):
|
ubat |
pengguna |
Kenyataan |
|
Penyelesaian Podophyllotoxin 0.5% Pilihan ke-2: Podophyllotoxin 0.15% krim |
pesakit |
|
|
Krim 5% Imiquimod |
pesakit |
|
|
Salap Sinecatechine 10% |
pesakit |
|
|
Asid trikloroasetik |
doktor |
|
Membekukan ketuat alat kelamin
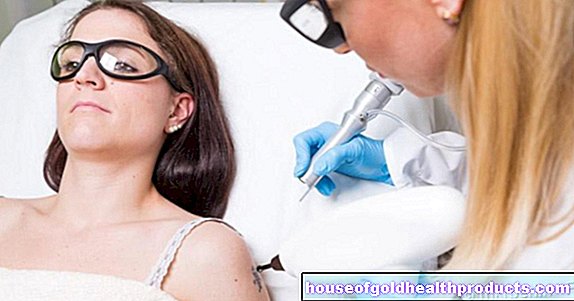
Istilah teknikal untuk rawatan ketuat genital ini adalah cryotherapy. Ia dijalankan oleh doktor pakar. Doktor menggunakan nitrogen cair ke kutil dengan bantuan semburan atau tongkat (bulu kapas, logam), yang menyebabkan tisu "membeku" dan mati. Permohonan boleh diulang seminggu sekali.
Kaedah rawatan ketuat kelamin ini mudah dijalankan, murah dan juga boleh digunakan semasa kehamilan. Kesan sampingan yang mungkin berlaku adalah sensasi terbakar dan kesakitan di kawasan yang dirawat. Di samping itu, gangguan pigmen dan parut dangkal dapat berkembang. Virus HP tidak dibunuh oleh rawatan, sehingga kemudian pada banyak pesakit ketuat genital baru terbentuk.
Rawatan ketuat genital pembedahan
Semasa rawatan pembedahan ketuat genital, pertumbuhan tisu dikeluarkan. Pesakit menerima anestetik tempatan atau umum. Pelbagai teknik tersedia untuk pembedahan ketuat alat kelamin:
Elektrokauteri boleh digunakan untuk menghilangkan ketuat alat kelamin dengan memanaskan dan memusnahkan tisu dengan arus elektrik. Doktor menggunakan kaedah ini terutamanya untuk ketuat kemaluan yang besar, berbentuk katil dan berulang. Asap yang mengandungi zarah virus yang berpotensi menular boleh berkembang semasa prosedur. Oleh itu, alat penyedut, topeng muka dan kacamata pelindung diperlukan.
Ketuat genital juga dapat dikeluarkan menggunakan terapi laser. Laser berfungsi dengan karbon dioksida atau pewarna (Nd: YAG). Seperti electrocautery, kaedah ini sangat sesuai untuk ketuat genital yang besar, berbentuk tempat tidur dan berulang. Selain itu, terdapat juga risiko pengembangan asap dengan potensi penyebaran virus HP yang berjangkit.
Terdapat juga pilihan lain untuk rawatan ketuat alat kelamin pembedahan, seperti mengikis (curettage) dan membuang dengan gunting pembedahan (gunting excision). Mereka sangat sesuai untuk ketuat genital individu.
Terutama apabila ketuat alat kelamin di kawasan serviks dikeluarkan (contohnya dengan laser), disarankan pemeriksaan sampel tisu. Perubahan sel ganas pada tisu (atau pendahulu untuknya) mungkin dijumpai. Kemudian prosedur pembedahan sering dilanjutkan.
Tidak ada ubat yang diluluskan untuk merawat ketuat kelamin di uretra. Mereka dikeluarkan secara pembedahan sebagai sebahagian daripada uretraloskopi. Terdapat risiko kerosakan tisu dan parut. Akibat yang mungkin berlaku adalah sensasi yang tidak normal, sakit dan penyempitan uretra.
Ketuat genital di saluran dubur juga biasanya dikeluarkan melalui pembedahan. Di sini juga, prosedur boleh menyebabkan parut dan penyempitan.
Rawatan ketuat genital: wanita hamil
Semasa mengandung, doktor boleh merawat ketuat alat kelamin yang lebih kecil dengan asid trikloroasetik. Pilihan lain untuk rawatan ketuat kelamin pada wanita hamil adalah pembekuan, terapi laser dan elektrokauter. Dengan kaedah invasif seperti itu, doktor sering menunggu hingga minggu ke-34 kehamilan atau kemudian jika tidak ada gejala utama. Dalam banyak kes, ketuat alat kelamin bertambah secara spontan dari minggu ke-25 kehamilan.
Rawatan ketuat genital: kanak-kanak
Pada kanak-kanak, ketuat genital dapat menunjukkan penderaan seksual. Sekiranya kanak-kanak berkelakuan jelas atau jejak keganasan dapat dilihat, kecurigaan ini akan meningkat. Dalam kes seperti itu, selain rawatan ketuat kelamin oleh pakar, lawatan ke pakar pediatrik dan psikologi kanak-kanak adalah dianjurkan.
Walau bagaimanapun, ketuat alat kelamin juga boleh disebabkan oleh ketuat yang biasa di tangan: Sekiranya anak menggaru kawasan kemaluan mereka, misalnya, HPV dapat menular dan menyebabkan kondiloma.
Ketuat genital pada kanak-kanak boleh dirawat dengan cryotherapy, laser atau electrocautery.
Ketuat genital: minyak pokok teh
Sebilangan orang menggunakan minyak pokok teh untuk merawat ketuat kelamin. Minyak pati dari daun pokok teh Australia (Melaleuca alternifolia) umumnya mempunyai kesan virustatik, iaitu menghalang pembiakan virus. Walau bagaimanapun, belum terbukti sama ada seseorang boleh berjaya merawat ketuat kelamin dengan minyak pokok teh.
Ketuat genital: kursus penyakit dan prognosis
Jalannya penyakit pada ketuat genital adalah berbeza. Dalam beberapa kes, ketuat genital merosot sendiri tanpa rawatan. Tetapi selalunya mereka merebak tanpa rawatan. Mereka bahkan boleh tumbuh menjadi besar dan menyebabkan rasa tidak selesa yang semakin teruk. Oleh itu, ketuat kelamin harus selalu dirawat secara konsisten - juga kerana mereka sangat berjangkit.
Dengan semua kaedah rawatan, pemicu (HPV) jarang dapat dihilangkan sepenuhnya. Oleh itu, relaps (relaps) sering berlaku.
Jangkitan HIV atau AIDS serta jangkitan lain di kawasan genital (seperti klamidia, herpes, sifilis) dapat mencegah kejayaan rawatan ketuat genital dan perjalanan positif penyakit ini.
Orang dengan HIV dan pemindahan organ perlu berhati-hati. Sistem kekebalan tubuh mereka sangat lemah (penerima transplantasi organ daripada mengambil ubat-ubatan yang menekan sistem kekebalan tubuh untuk masa yang lama, yang disebut imunosupresan). Dengan anda, risiko meningkat dengan ketara sehingga ketuat genital merosot menjadi barah (khususnya: karsinoma sel skuamosa).
Tags.: tekanan ubat paliatif vaksinasi