kudis
Marian Grosser belajar perubatan manusia di Munich. Di samping itu, doktor, yang berminat dalam banyak perkara, berani membuat jalan memutar yang menarik: mempelajari falsafah dan sejarah seni, bekerja di radio dan, akhirnya, juga untuk seorang Netdoctor.
Lebih banyak mengenai pakar Semua kandungan diperiksa oleh wartawan perubatan.Kudis adalah penyakit kulit berjangkit yang disebabkan oleh tungau. Jangkitan biasanya berlaku melalui hubungan kulit yang rapat dengan orang yang sakit. Parasit dan perkumuhannya mencetuskan reaksi alergi dengan ruam dan gatal yang teruk. Namun, kudis dapat dirawat dengan sangat berkesan. Di sini anda dapat membaca maklumat yang paling penting mengenai jangkitan, gejala dan rawatan kudis.
Kod ICD untuk penyakit ini: Kod ICD adalah kod yang diiktiraf di peringkat antarabangsa untuk diagnosis perubatan. Mereka boleh didapati, misalnya, dalam surat doktor atau sijil ketidakupayaan untuk bekerja. B86
Kudis: rujukan pantas
- Menular: melalui hubungan badan yang berpanjangan dan intensif (berpelukan, hubungan seksual), tidur bersama, merawat orang sakit, tinggal bersama, berkongsi tuala atau pakaian, bermain bersama
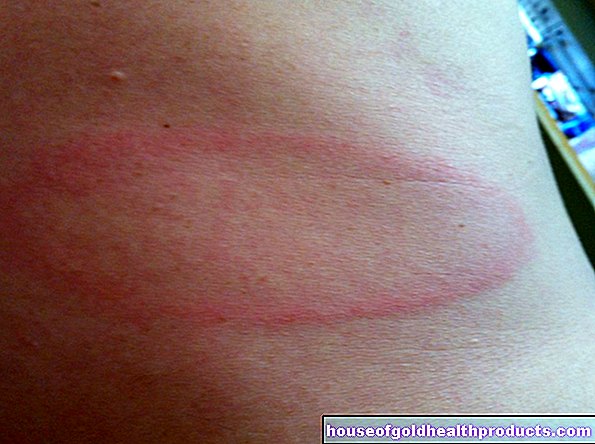
- Simptom: pustula / vesikel kecil, saluran tungau kecil, coklat kemerahan pada bahagian badan yang hangat (antara jari dan jari kaki, tepi dalam kaki, kawasan ketiak, sekitar areola, batang zakar, kawasan dubur), gatal teruk, terbakar (meningkat pada waktu malam), ruam seperti alergi.
- Rawatan: racun serangga yang digunakan secara luaran (rawatan seluruh badan), tablet
- Prognosis: kejayaan rawatan biasanya sangat cepat dan boleh dipercayai, tetapi kerengsaan kulit dapat bertahan lebih lama. Tidak ada kekebalan, kemungkinan jangkitan berulang
- Kewajiban untuk melaporkan: kepada jabatan kesihatan jika beberapa orang dijangkiti di kemudahan komunal (jika ada kemungkinan hubungan)
- Penting: rawatan serentak untuk semua orang yang dihubungi orang sakit diperlukan!
Di mana anda boleh dijangkiti kudis?
Penyakit berjangkit menular, dan itu juga berlaku pada kudis. Sehubungan dengan kudis, "penularan" atau "jangkitan" kadang-kadang disebut sebagai "kutu", istilah yang menggambarkan penjajahan tubuh dengan parasit.
Kudis disebarkan melalui sentuhan kulit secara langsung dengan orang yang sakit. Sebagai peraturan, tidak ada (haiwan) inang perantaraan, seperti halnya dengan banyak penyakit parasit lain. Hubungan fizikal yang lebih lama diperlukan untuk penghantaran sehingga tungau dapat berpindah dari satu host ke host yang lain. Ini adalah kes, misalnya, semasa hubungan seksual, sebab itulah kudis juga termasuk dalam penyakit kelamin.
Laluan penghantaran biasa juga, misalnya:
- tidur bersama di satu katil
- Penjagaan peribadi anak kecil oleh ibu bapa atau orang sakit oleh penjaga
- Belaian dan berpelukan
- bermain bersama
Bertentangan dengan kepercayaan popular, objek yang tercemar memainkan peranan yang lebih rendah sebagai jalan jangkitan. Kerana tungau kehilangan jangkitan mereka dalam beberapa jam pada suhu bilik. Walaupun begitu, jangkitan mungkin terjadi, misalnya, melalui permaidani yang tercemar, sprei, pakaian atau tuala bersama. Perabot atau alat perubatan yang bersentuhan dengan pesakit juga harus selalu dibersihkan.
Kebersihan diri hanya memainkan peranan kecil
Namun, menurut kajian baru-baru ini, apa yang jauh lebih penting daripada yang dijangkakan adalah kebersihan diri. Dengan cara ini, risiko jangkitan tidak dapat dikurangkan, walaupun dengan kebersihan diri yang intensif. Walau bagaimanapun, penjagaan badan berperanan dalam keparahan keparahan kudis. Kerana semakin buruk kebersihan diri, semakin banyak tungau menutupi kulit.
Sentuhan pendek seperti berjabat tangan biasanya tidak mencukupi untuk dijangkiti kudis. Walau bagaimanapun, hubungan fizikal dengan orang yang dijangkiti tanpa pakaian pelindung harus dielakkan sepenuhnya jika boleh.
Berhati-hati dengan kudis kulit
Scabies norvegica adalah keistimewaan. Dengan bentuk kudis ini, mereka yang terkena menderita kutu hama yang sangat padat, kebanyakannya disebabkan oleh kekurangan imun. Walaupun pesakit dengan kudis normal jarang mempunyai lebih dari 12 hingga 30 tungau tungau pada masa yang sama, beberapa juta haiwan aktif dapat dijumpai pada kudis kulit.
Semakin banyak tungau, semakin tinggi risiko jangkitan. Setiap serpihan kulit yang hilang oleh penderita Scabies norvegica dapat ditutup dengan beberapa ribu tungau. Ini menjadikannya lebih penting untuk mengasingkan orang yang sakit dan memakai pakaian pelindung ketika berurusan dengan mereka dan di sekitarnya.
Tempoh pengeraman beberapa minggu
Tempoh inkubasi untuk kudis boleh menjadi beberapa minggu: gejala khas kudis tidak muncul sehingga dua hingga lima minggu setelah jangkitan pertama. Sekiranya anda dijangkiti lagi, gejala akan muncul hanya dalam beberapa hari. Tanpa terapi, kudis biasanya tidak dapat disembuhkan sepenuhnya, walaupun kes penyembuhan spontan telah dijelaskan.
Adakah anda perlu melaporkan kudis?
Menurut Akta Perlindungan Jangkitan, kudis mesti dilaporkan jika merebak di kemudahan masyarakat. Ini termasuk, sebagai contoh:
- Tadika
- Rumah untuk warga tua dan kanak-kanak
- sekolah
- Tempat perlindungan pelarian, rumah pencari suaka
Sebaik sahaja menyedari serangan kudis, pihak pengurusan kemudahan mesti melaporkannya kepada jabatan kesihatan yang bertanggungjawab dan juga memberikan data peribadi pesakit. Tidak ada kewajiban umum untuk melaporkan kes individu, tetapi ada kewajiban umum untuk melaporkan dua atau lebih penyakit dengan kaitan yang disyaki.
Orang yang menderita kudis tidak dibenarkan bekerja di kemudahan komunal atau berhubungan dengan mereka yang dijaga di sana.
Kudis: gejala
Gejala kudis adalah tipikal, tetapi sering tidak dikenali dan disalah anggap sebagai alahan atau penyakit lain. Ini juga disebabkan oleh fakta bahawa kudis menjadi sangat jarang berlaku di Jerman.
Perbezaan dibuat antara gejala kudis secara langsung dan tidak langsung:
Gejala kudis secara langsung
Saluran tungau yang disebut: Parasit menggali terowong kecil di lapisan atas kulit, yang boleh muncul sebagai saluran tungau berpintal ("berbentuk koma") panjang maksimum dua hingga tiga sentimeter. Apabila ini dapat dilihat dengan mata kasar, mereka kelihatan kemerahan-kecoklatan.
Selalunya, walaupun terdapat jangkitan, tidak ada saluran yang dapat dilihat dengan mata kasar. Contohnya, jika ia dilindungi oleh keadaan kulit yang lain atau warna kulitnya sangat gelap.
Bilangan saluran tungau boleh berbeza-beza bergantung pada peringkat penyakit. Orang yang sihat biasanya tidak mempunyai lebih dari sebelas hingga dua belas saluran tungau, sementara beberapa puluhan ribu atau bahkan berjuta-juta (scabies crustosa) dapat terdapat pada kulit pesakit yang mengalami imun.
Bahkan orang yang mempunyai sistem kekebalan tubuh yang sihat kadang-kadang mempunyai beberapa ratus saluran tungau, biasanya sekitar tiga hingga empat bulan setelah jangkitan. Namun, setelah beberapa saat, jumlah liang tungau menurun dengan mendadak.
Kebersihan diri hanya mempunyai pengaruh kecil terhadap jumlah tungau.Orang yang kurang dijaga mungkin mempunyai sedikit tungau pada kulit mereka.
Gejala Kudis Tidak Langsung: Tindak balas sistem imun manusia terhadap tungau kudis merupakan pencetus gejala utama. Gatal adalah gejala klasik kudis, dan menggaru memberi nama penyakit ini:
- gatal yang teruk (pruritus) dan / atau sedikit kulit terbakar
- Lepuh dan pustula, mungkin juga nodul. Vesikel diisi dengan cecair atau nanah, tetapi tidak mengandungi tungau. Mereka boleh hadir secara individu atau berkumpulan.
- Ruam kulit (exanthema)
- Kerak (selepas lepuh berisi cecair pecah)
Seperti penyakit kulit yang lain, gatal-gatal kudis biasanya lebih kuat pada waktu malam di tempat tidur yang hangat daripada pada waktu siang.
Di manakah gejala kudis muncul?
Tungau betina hamil mengebor bahagian kulit untuk bertelur di sana. Mereka lebih suka pergi ke tempat-tempat di mana kulitnya nipis dan sangat panas. Ini termasuk:
- kawasan antara jari dan jari kaki (lipatan interdigital) dan tepi bahagian dalam kaki
- pergelangan tangan
- kawasan ketiak
- areola dan pusar
- batang zakar dan kawasan di sekitar dubur
Bahagian belakang jarang terkena, dan kepala dan leher biasanya terhindar. Pada bayi dan balita, sebaliknya, serangan hama juga dapat muncul di wajah, kepala berbulu dan telapak tangan dan kaki.
Gejala khas kudis dilihat terutamanya di mana tungau berada. Tetapi mereka juga boleh melampaui itu dan dalam beberapa kes bahkan mempengaruhi seluruh badan. Yang terakhir ini berlaku terutamanya untuk ruam kulit (exanthema).
Bentuk kudis khas dan simptomnya
Bergantung pada keparahan dan jenis gejala, kudis boleh dibahagikan kepada bentuk khas tertentu:
- Kudis pada bayi baru lahir dan bayi
- kudis dengan baik
- kudis nodular
- kudis buluh
- Scabies norvegica (crustosa), juga disebut kudis kulit
Dalam konteks beberapa bentuk khas penyakit ini, gejala kudis yang disebutkan mungkin berbeza atau mungkin ada lebih banyak lagi.
Kudis yang dijaga rapi
Pada mereka yang terjejas yang melakukan perawatan badan secara intensif termasuk penggunaan kosmetik, perubahan kulit yang dijelaskan sering kali sangat halus, yang dapat membuat diagnosis menjadi lebih sukar. Seseorang kemudian bercakap tentang kudis yang baik.
Kudis nodular dan bulosa
Kudis nodular dicirikan oleh perkembangan nodul kemerahan-coklat yang sangat gatal. Ini tidak mengandungi tungau dan kadang-kadang berterusan selama berbulan-bulan setelah parasit berjaya dibunuh.
Sekiranya sebilangan besar lepuh yang lebih kecil dan lebih besar (vesikel, bullae) terbentuk dalam konteks kudis, maka kita bercakap mengenai kudis bulosa. Bentuk ini dijumpai lebih kerap pada kanak-kanak.
Kudis norvegica (Scabies crustosa)
Kudis yang disebutkan di atas (Scabies norvegica atau S. crustosa) berbeza secara signifikan dari varian kudis yang normal kerana serangan hama tungau yang besar. Kulit kemerahan di seluruh badan (eritroderma) dan bentuk sisik bersaiz kecil dan sederhana (gambar psoriasiform).
Lapisan kornea tebal (hiperkeratosis) berkembang di telapak tangan dan kaki. Kerak setebal 15 milimeter boleh terbentuk, lebih baik pada jari, belakang tangan, pergelangan tangan dan siku. Di bawah kerak-kerak ini (yang, bagaimanapun, tidak berasal dari lepuh yang pecah) kulitnya kelihatan merah dan berkilat dan lembap. Kulit kayu biasanya terbatas pada kawasan tertentu, tetapi juga dapat merebak ke kulit kepala, belakang, telinga dan telapak kaki.
Harus diingat bahawa di sini gatal - gejala kudis yang paling biasa - sering kali tidak ada sepenuhnya.
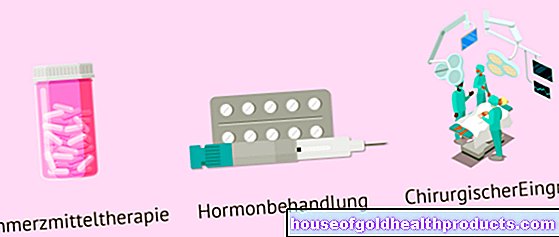
Kudis: rawatan
Rawatan kudis cepat, tidak menyakitkan dan tidak rumit - sekurang-kurangnya dalam kebanyakan kes. Dalam keadaan tertentu, bagaimanapun, rawatan penyakit kulit parasit boleh menyebabkan kesulitan, misalnya jika beberapa orang di dalam kemudahan masyarakat terjejas. Keadaan sistem imun pesakit juga berperanan, dan terdapat penyimpangan dalam konsep rawatan bagi beberapa kumpulan pesakit.
Matlamat utama rawatan kudis adalah untuk membunuh parasit yang menyebabkan penyakit ini. Berbagai ubat tersedia untuk ini, yang semuanya, kecuali satu, digunakan terus ke kulit:
Permethrin: Insektisida digunakan sebagai krim ke seluruh permukaan badan dan dianggap sebagai pilihan pertama. Doktor hanya menggunakan alternatif dalam kes yang luar biasa.
Allethrin: Digunakan dalam kombinasi dengan piperonyl butoxide sebagai semburan, tetapi kerana kemungkinan komplikasi, ia hanya digunakan apabila terapi dengan permethrin tidak mungkin dilakukan.
Benzyl benzoat: Walaupun sangat efektif terhadap tungau, ia juga hanya digunakan dalam kes yang luar biasa kerana penggunaannya yang agak rumit.
Ivermectin: Juga digunakan sebagai agen cacing dan, tidak seperti ubat lain yang digunakan untuk merawat kudis, ia diambil dalam bentuk tablet.
Sehingga beberapa tahun yang lalu, lindane juga lebih sering digunakan sebagai alternatif untuk permetrin, tetapi sekarang banyak dielakkan kerana racun serangga ini cukup beracun.
Di negara-negara membangun, selain benzil benzoat yang murah, sediaan sulfur juga semakin banyak digunakan untuk rawatan kudis. Di Jerman, ini tidak lagi berperanan kerana bau yang tidak menyenangkan ketika digunakan dan kemungkinan keracunan.
Kajian menunjukkan bahawa ubat yang digunakan untuk merawat kudis sangat jarang menyebabkan kesan sampingan seperti ruam, cirit-birit dan sakit kepala.
Allethrin boleh menyebabkan komplikasi pernafasan yang serius pada pesakit dengan penyakit bronkus dan paru-paru yang sudah ada dan oleh itu tidak boleh digunakan pada orang seperti itu.
Inilah cara rawatan kudis
Bahan aktif yang disebutkan ditujukan terus ke tungau. Selepas permohonan, permethrin, allethrin dan benzyl benzoat merebak ke dalam kulit, merebak ke sana dan membunuh parasit. Aplikasi yang tepat berbeza bergantung pada ubat:
Bagi permetrin, satu aplikasi biasanya mencukupi, di mana seluruh permukaan badan mesti dirawat dengan krim. Walau bagaimanapun, selaput lendir dan lubang badan mesti terhindar, kerana tidak ada tungau di kawasan ini dan tubuh bertindak balas dengan lebih sensitif terhadap bahan aktif di sana. Kepala dan dengan demikian kulit wajah juga tidak dirawat kerana sebab-sebab ini. Sebaiknya gunakan krim permetrin pada waktu malam dan basuh dengan sabun pada keesokan harinya (setelah 8 jam paling awal).
Sekiranya tanda-tanda serangan hama aktif masih (atau sekali lagi) dua minggu selepas rawatan awal, seperti saluran tungau atau perubahan kulit khas lain, rawatan mesti diulang. Ini juga perlu bagi orang yang mempunyai sistem imun yang lemah.
Sekiranya orang sihat yang tidak mempunyai kekurangan imun, tidak ada lagi risiko jangkitan pada orang lain selepas rawatan kudis yang pertama. Oleh itu, kanak-kanak dan orang dewasa boleh kembali ke sekolah atau bekerja selepas terapi selama lapan hingga dua belas jam pertama.
Untuk allethrin dan benzyl benzoat, skema aplikasi adalah setanding. Walau bagaimanapun, dalam beberapa kes bahan aktif harus digunakan beberapa kali.
Dalam kes ivermectin, yang ditelan, bahan tersebut mencapai tungau "dari dalam". Invermectin ditelan sebagai tablet dua kali, lapan hari berjauhan.
Langkah-langkah umum untuk merawat kudis
Sebagai tambahan kepada terapi sebenar dengan ubat-ubatan yang disebutkan, ada beberapa langkah yang menyokong rawatan kudis dan mencegah jangkitan selanjutnya:
- Kakitangan yang merawat dan menghubungi harus memakai sarung tangan dan, sekiranya kustosa kudis, gaun pelindung.
- Kedua-dua pesakit dan kakitangan harus memotong kuku dan kawasan di bawah kuku disikat.
- Ejen anti-tungau topikal berfungsi lebih baik jika digunakan sekitar 60 minit selepas mandi penuh.
- Semasa waktu pendedahan, pesakit harus memakai sarung tangan kapas dan sarung tangan plastik di atasnya.
- Setelah membasuh ubat, pakaian yang benar-benar segar harus dipakai.
- Hubungan fizikal yang rapat dengan orang sakit harus dielakkan.
- Kebersihan diri yang intensif penting untuk mengelakkan tungau membiak secara berlebihan.
Pada prinsipnya, semua orang yang dihubungi harus diperiksa untuk mengetahui gejala kudis dan, jika perlu, dirawat pada masa yang sama.
Pakaian, linen tempat tidur dan barang-barang lain yang lama bersentuhan dengan pesakit harus dicuci pada suhu sekurang-kurangnya 60 ° C.
Sekiranya mencuci tidak dapat dilakukan, cukup untuk menyimpan barang di tempat kering sekurang-kurangnya empat hari dan pada suhu bilik (sekurang-kurangnya 20 ° C). (Jika disimpan di tempat yang lebih sejuk, tungau gatal akan mengekalkan jangkitan mereka selama beberapa minggu.)
Kes khas dalam rawatan kudis
Keadaan tertentu memerlukan penyimpangan dari rawatan kudis yang biasa, walaupun ubat yang digunakan kebanyakannya sama.
Wanita hamil, wanita menyusui dan kanak-kanak:
Semua ubat kudis yang ada bermasalah semasa kehamilan. Oleh itu, ia hanya boleh digunakan jika benar-benar diperlukan dan hanya selepas trimester pertama kehamilan.
Permethrin ubat standard tidak boleh digunakan pada wanita hamil atau hanya dengan berunding terlebih dahulu dengan doktor. Walaupun tidak ada petunjuk kesan berbahaya, kesan sampingan dan kerosakan pada janin / janin tidak dapat dikesampingkan. Wanita yang menyusui hanya boleh menggunakan permetrin di bawah pengawasan perubatan dan, kerana bahan aktifnya boleh masuk ke dalam susu ibu, mengambil masa beberapa hari dari penyusuan. Dos dikurangkan dalam kumpulan pesakit ini sehingga bahan yang kurang aktif masuk ke dalam peredaran badan.
Bayi yang baru lahir dan balita di bawah usia tiga tahun juga hanya boleh dirawat dengan (dos yang dikurangkan) permetrin di bawah pengawasan perubatan yang ketat. Skema aplikasinya sama seperti untuk orang dewasa, walaupun kepala juga dirawat di sini, kecuali kawasan di sekitar mulut dan mata. Krim juga tidak boleh digunakan jika anak baru dimandikan, kerana peningkatan aliran darah ke kulit dapat mengakibatkan sejumlah besar bahan aktif diserap ke dalam tubuh melalui kulit.
Sebagai alternatif untuk permethirn, terutama pada kanak-kanak, crotamiton adalah pilihan; jika tidak, bahan aktif ini memainkan peranan bawahan dalam rawatan kudis. Crotamiton diberikan kepada wanita hamil dengan berhati-hati. Sebelum melakukan ini, anda biasanya mencuba benzyl benzoat.
Allethrin dan invermectin tidak boleh digunakan sama sekali semasa kehamilan.
Kerosakan kulit sebelumnya:
Kulit mewakili penghalang semula jadi yang menghalang faktor luaran menembusi bahagian dalam badan, atau menyukarkannya. Sekiranya kulit rosak, misalnya dengan ruam atau selepas calar teruk, bukan sahaja patogen tetapi juga ubat yang digunakan secara topikal dapat masuk ke dalam badan dengan lebih mudah. Peningkatan penyerapan zat kemudian boleh menyebabkan peningkatan kesan sampingan.
Sekiranya terdapat kecacatan kulit yang lebih besar, maka penting untuk merawatnya terlebih dahulu, misalnya dengan kortikosteroid (kortisol), sebelum menggunakan ubat untuk merawat kudis. Sekiranya itu tidak mungkin, terapi sistemik dengan ivermectin mesti dilakukan.
Scabies norvegica (S. crustosa): Dengan bentuk kudis khas ini, terdapat serangan kutu yang melampau, kebanyakannya disebabkan oleh kekurangan imun. Jumlah tungau di sini boleh berjumlah berjuta-juta, dan pesakit menderita pembentukan kulit kayu dan kutikula tebal pada kulit. Oleh itu, disyorkan untuk menggunakan permethrin sekurang-kurangnya dua kali dengan selang waktu sepuluh hingga 14 hari dan untuk melengkapkan terapi dengan penambahan ivermectin.
Di muka, lapisan kulit kayu yang tebal harus dilembutkan dengan bahan khas (misalnya, krim yang mengandungi urea) supaya bahan aktif dapat diserap oleh kulit dengan lebih baik (keratolisis).
Mandi penuh sebelum rawatan kudis, sesuai dengan minyak, menyokong penumpahan kelemumur
Superinfeksi: Antibiotik tertentu digunakan untuk merawat superinfeksi, iaitu sekiranya terdapat jangkitan dengan patogen lain (biasanya kulat atau bakteria).
Rawatan kudis di kemudahan masyarakat
Apabila jangkitan kudis berlaku di kemudahan komuniti seperti rumah jagaan atau hospital, beberapa pesakit sering terjejas, dan dalam kes yang tidak baik bahkan endemik (kejadian penyakit setempat tetapi tidak terhad). Rawatan untuk kudis sering sukar. Ia mesti mengikuti garis panduan yang ketat agar berjaya dalam jangka masa panjang:
- Semua penghuni atau pesakit kemudahan tersebut serta kakitangan, saudara-mara dan orang hubungan lain mesti diperiksa untuk kemungkinan jangkitan.
- Pesakit dengan kudis mesti diasingkan.
- Semua pesakit dan orang yang pernah bersentuhan dengan orang yang dijangkiti mesti dirawat pada masa yang sama, walaupun tidak ada gejala yang dapat dilihat.
- Pada orang yang dijangkiti, rawatan kudis mesti diulang selepas seminggu.
- Tempat tidur dan seluar dari semua penghuni / pesakit mesti diganti dan dibersihkan.
- Kakitangan dan saudara-mara mesti memakai pakaian pelindung.
Walaupun rawatan dengan permetrin hingga kini menjadi rawatan utama di kemudahan komuniti, kini trend lebih kepada rawatan dengan ivermectin. Pemerhatian telah menunjukkan bahawa terapi massa untuk semua pesakit dan orang yang dihubungi dengan satu dos ivermectin mempunyai peluang yang baik untuk berjaya dan kadar kambuhannya paling rendah. Selain itu, pengambilan ivermectin jauh lebih sedikit memakan masa daripada menggunakan ubat luaran, sebab itulah lebih mudah merawat kudis dengan bahan aktif ini.
Apa komplikasi?
Sebagai tambahan kepada gejala yang disebutkan, komplikasi tambahan boleh timbul dengan kudis. Salah satu contohnya ialah superinfeksi. Ini adalah nama yang diberikan kepada jangkitan tambahan dengan patogen lain sekiranya terdapat penyakit yang sudah ada.
Pada kudis, misalnya, pelbagai bakteria dapat menembusi kulit dengan lebih mudah dan menyebabkan jangkitan (impetignization) kerana lapisan atas kulit rosak akibat calar yang berterusan. Bakteria, kebanyakannya streptokokus atau staphylococci, menyebabkan kes yang tidak menguntungkan:
- erysipelas: Keradangan pada kulit ini, juga dikenali sebagai sakit mawar, berlaku di kawasan kulit yang jelas dan sering dikaitkan dengan demam dan menggigil.
- keradangan saluran limfa (limfangitis) dan pembengkakan kelenjar getah bening yang teruk (limfadenopati).
- demam reumatik, kadang-kadang sejenis radang ginjal (glomerulonefritis). Komplikasi ini boleh berlaku beberapa minggu setelah dijangkiti strep kumpulan A, tetapi jarang berlaku.
Sekiranya bakteria masuk ke dalam aliran darah, ada juga risiko keracunan darah.
Komplikasi kudis yang mungkin berlaku ialah ruam kulit (ekzema) yang disebabkan oleh agen anti-hama. Kulit kemerahan dan kebanyakan juga retak, yang dalam hal ini bukan lagi akibat kudis, tetapi disebabkan oleh kesan pengeringan agen anti-tungau. Pesakit merasakan sedikit sensasi terbakar dan gatal.
Kerana serat saraf tertentu diaktifkan secara kekal oleh gatal yang berterusan semasa penyakit ini berlanjutan, mungkin ada pemekaan dan pengaturcaraan semula sel-sel saraf di saraf tunjang. Saraf sekarang jengkel secara permanen, untuk berbicara, dan melaporkan gatal yang berterusan, walaupun pemicunya telah lama tidak lagi ada.
Selang beberapa bulan, seiring dengan gatal-gatal, gejala kudis terakhir akan reda.
Ini adalah bagaimana kudis berkembang
Tungau gatal membiak pada kulit manusia. Selepas kawin, lelaki mati sementara betina menggunakan mulut mereka yang kuat untuk menggerudi terowong kecil ke lapisan kulit paling luar (stratum corneum). Tungau tinggal di terowong ini selama beberapa minggu, bertelur dan mengeluarkan banyak tinja, yang juga dikenal sebagai skybala. Selepas beberapa hari, larva menetas dari telur dan menjadi dewasa secara seksual setelah dua minggu lagi. Jadi kitaran bermula berulang kali.
Tungau tidak menghasilkan racun dan tidak langsung menyerang badan dengan cara lain. Malah saluran yang digali di kulit tidak menyebabkan rasa sakit atau gatal. Gejala hanya berlaku kerana sistem ketahanan badan bertindak balas terhadap tungau dan produk buangannya. Sel dan bahan utusan tertentu diaktifkan, yang menyebabkan pembengkakan, kemerahan dan gatal. Kawasan kulit yang terjejas boleh meradang dan calar merengsakan kulit.
Tungau menyebabkan kudis
Kerana memerlukan beberapa minggu untuk tubuh menghasilkan sel-sel imun "anti-hama" khas setelah bersentuhan dengan tungau pertama, gejala hanya muncul selepas tempoh ini.
Sistem imun mempunyai "ingatan kudis".Sekiranya terdapat jangkitan baru, cepat "mengingat" parasit dan dapat bertindak balas setelah beberapa hari.
Faktor-faktor risiko
Kudis berlaku lebih kerap dalam beberapa kumpulan daripada pada populasi normal. Perkara-perkara berikut perlu disebutkan:
- Kanak-kanak, kerana mereka mempunyai banyak hubungan fizikal antara satu sama lain dan sistem imun anak tidak berkembang dengan baik seperti orang dewasa.
- Orang tua, terutamanya jika mereka sudah mempunyai penyakit sebelumnya dan ditempatkan di rumah jagaan. Sistem imun mereka juga sering lemah.
- Orang dengan persepsi gatal yang berkurang, seperti sindrom Down (trisomi 21) dan orang yang menghidap diabetes.
- Demensia juga boleh menyebabkan kudis.
Terdapat juga beberapa penyakit lain yang kerap berlaku kudis. Pada dasarnya, sistem imun yang lemah adalah faktor risiko. Ini memberi kesan, misalnya:
- Pesakit menjalani kemoterapi
- HIV positif
- Penghidap leukemia
Walaupun terapi seluruh badan dengan kortisol dapat, dalam kes yang tidak baik, dapat meningkatkan risiko kudis.
Kebersihan hanya memainkan peranan kecil.
Kejadian kudis
Di beberapa wilayah di negara-negara membangun, hingga 30 persen penduduk dijangkiti kudis. Namun, di Eropah Tengah, kudis sekarang jarang terjadi, tetapi wabak juga boleh terjadi di sini berulang kali, terutamanya di kemudahan masyarakat seperti rumah orang tua, pusat jagaan kanak-kanak atau hospital. Dalam kes yang tidak menguntungkan, endemik, iaitu keadaan kronik, berkembang di sini, dengan jangkitan berulang dan berulang dalam kawasan terhad. Kes-kes seperti ini sukar dan mahal untuk ditangani.
Secara keseluruhan, jumlah orang yang dijangkiti kudis dianggarkan sekitar 300 juta di seluruh dunia, walaupun tidak ada data untuk setiap negara, seperti, misalnya, kes individu di luar kemudahan masyarakat tidak perlu dilaporkan.
Penerangan: Kudis, apa itu?
Kudis adalah penyakit kulit yang telah menimpa manusia selama bertahun-tahun. Istilah ini berasal dari "menggaru diri sendiri" dan dengan demikian sudah menjelaskan masalahnya: Mereka yang terkena mengalami rasa gatal yang hampir tidak tertahankan dan oleh itu harus menggaru diri mereka secara berterusan.
Kudis adalah salah satu penyakit parasit, iaitu disebabkan oleh mikroorganisma yang memerlukan organisma lain untuk memberi makan atau membiak.
Tungau gatal betina mencapai ukuran 0,3 hingga 0,5 milimeter dan oleh itu hanya dapat dilihat sebagai titik dengan mata kasar. Lelaki, sebaliknya, lebih kecil dan tidak lagi kelihatan. Seekor betina berumur sekitar empat hingga enam minggu dan bertelur hingga empat telur sehari dari minggu kedua kehidupan.
Di luar hos, misalnya pada perabot, tungau dapat bertahan maksimum dua hari. Dalam keadaan yang tidak baik (suhu panas, kelembapan rendah) mereka mati selepas beberapa jam.
Kudis: pemeriksaan dan diagnosis
Kudis tidak selalu mudah dikenali, walaupun terdapat gejala yang biasa. Saluran tungau, yang panjangnya hingga satu inci dan seperti koma kecil, sering tergores atau ditutupi oleh manifestasi kulit yang lain. Umumnya sukar atau tidak mungkin dilihat pada jenis kulit yang lebih gelap.
Sekiranya terdapat kecurigaan kudis, ini mesti disahkan dengan bukti tungau atau larva atau produk tungau mereka. Terdapat pelbagai pilihan diagnostik untuk ini:
Selalunya kulit dikikis dengan sudu tajam (curettage) untuk memeriksanya secara mikroskopik. Sebaik-baiknya, doktor akan membuka saluran tungau terlebih dahulu. Sekiranya dia tidak menjumpainya, sekurang-kurangnya dia akan memilih satu kawasan kulit yang menunjukkan banyak gejala.
Alternatif yang mungkin untuk kuret adalah mikroskopi overhead. Dengan kaedah ini, jika liang tungau dapat dilihat dengan baik, pemeriksa dapat melihatnya dengan mikroskop khas atau kaca pembesar yang sangat tinggi dan mungkin melihat tungau secara langsung.
Diagnosis dengan dermatoskop lebih sensitif. Di sini pencarian adalah untuk bentuk segitiga coklat, kepala dan pelindung payudara atau dua kaki depan tungau wanita.
Kaedah lain adalah ujian pita pelekat atau ujian pita skot. Untuk melakukan ini, doktor meletakkan pita pelekat telus dengan kuat pada bahagian badan yang disyaki terjejas, menariknya dengan sentakan dan kemudian memeriksanya di bawah mikroskop.
Salah satu kaedah tertua adalah Burrow Ink Test. Di mana saluran tungau dicurigai, dakwat menetes ke kulit dan cecair berlebihan dikeluarkan dengan penyapu alkohol. Di tempat yang sebenarnya terdapat saluran tungau, dakwat menembusi dan menjadi garis hitam yang tidak teratur. Walau bagaimanapun, tidak ada pernyataan yang diasaskan secara saintifik mengenai seberapa spesifik atau sensitif kaedah ini.
Kudis: kursus penyakit dan prognosis
Dengan kudis "normal" anda tidak perlu pergi ke hospital. Hanya sekiranya berlaku pengikisan yang teruk kerana penyakit dengan scabis crustosa atau pada bayi, balita atau orang-orang di mana sistem kekebalan tubuh ditekan (mis. Pada pesakit AIDS), terapi rawat inap di hospital mungkin disarankan.
Jika tidak, bagaimanapun, dengan terapi yang betul dan konsisten, tungau dapat dibunuh dalam beberapa hari menggunakan krim atau ubat.
Gejala kudis, terutama gatal, boleh berlanjutan selama beberapa minggu lagi. Proses penyembuhan sering memerlukan masa yang lama, terutama jika kulit orang yang berkenaan mengalami kerosakan tambahan akibat dehidrasi dan calar yang intensif.
Jangkitan berulang dengan kudis adalah masalah, terutama di kemudahan komuniti. Rawatan ketat adalah usaha yang sangat memakan masa, kerana semua pesakit serta persekitaran yang dekat atau semua orang yang dihubungi harus dimasukkan.
Maklumat tambahan:
Garis panduan:
- Garis panduan S1 "Diagnostik dan Terapi Kudis" dari Kumpulan Kerja Jerman untuk Dermatologi dan Venereologi (DDG) Penyakit Berjangkit Dermatologi (pada 2016)