epilepsi
dan Martina Feichter, penyunting perubatan dan ahli biologiChristiane Fux belajar kewartawanan dan psikologi di Hamburg. Editor perubatan yang berpengalaman telah menulis artikel majalah, berita dan teks fakta mengenai semua topik kesihatan yang dapat difikirkan sejak tahun 2001. Selain bekerja untuk, Christiane Fux juga aktif dalam bidang prosa. Novel jenayah pertamanya diterbitkan pada tahun 2012, dan dia juga menulis, merancang dan menerbitkan drama jenayahnya sendiri.
Lagi kiriman oleh Christiane FuxMartina Feichter belajar biologi dengan farmasi subjek elektif di Innsbruck dan juga melibatkan diri dalam dunia tanaman perubatan. Dari situ tidak jauh dari topik perubatan lain yang masih memikatnya hingga ke hari ini. Dia dilatih sebagai wartawan di Axel Springer Academy di Hamburg dan telah bekerja di sejak 2007 - pertama sebagai penyunting dan sejak 2012 sebagai penulis bebas.
Lebih banyak mengenai pakar Semua kandungan diperiksa oleh wartawan perubatan.
Epilepsi (epilepsi Latin) juga disebut "epilepsi" dalam bahasa Jerman dan sering disebut secara kolokial sebagai gangguan kejang. Epilepsi adalah kerosakan otak. Ia dipicu oleh sel saraf yang tiba-tiba melepaskan impuls dan melepaskan diri secara elektrik pada masa yang sama.
Kod ICD untuk penyakit ini: Kod ICD adalah kod yang diiktiraf di peringkat antarabangsa untuk diagnosis perubatan. Mereka boleh didapati, misalnya, dalam surat doktor atau sijil ketidakupayaan untuk bekerja. G40G41
Gambaran ringkas
- Huraian: Epilepsi dicirikan oleh epilepsi. Ini adalah gangguan fungsi otak jangka pendek di mana sel-sel saraf melepaskan diri secara elektrik dalam bentuk yang melampau.
- Bentuk: Terdapat pelbagai jenis kejang dan bentuk epilepsi, misalnya kejang umum (seperti ketidakhadiran atau "grand mal"), kejang fokus, epilepsi Rolando, sindrom Lennox-Gastaut, sindrom West, dll.
- Punca: sebahagiannya tidak diketahui, sebahagiannya disebabkan oleh penyakit lain (kerosakan otak atau keradangan kulit, gegar otak, strok, diabetes dll). Pakar percaya bahawa selalunya kombinasi kecenderungan genetik dan penyakit lain yang membawa kepada perkembangan epilepsi.
- Rawatan: kebanyakannya menggunakan ubat (ubat anti-epilepsi). Sekiranya ini tidak berfungsi dengan baik, pembedahan atau rangsangan elektrik sistem saraf (seperti rangsangan saraf vagus) kadang-kadang dianggap sebagai rawatan.
Apa itu Epilepsi
Epilepsi ("epilepsi") adalah salah satu gangguan fungsi sementara otak yang paling biasa. Ia dicirikan oleh kejang epilepsi: sel saraf (neuron) di otak tiba-tiba melepaskan dorongan segerak dan tidak terkawal untuk waktu yang singkat.
Serangan seperti ini boleh berbeza-beza dalam tahap keparahannya. Kesannya berubah-ubah. Sebagai contoh, sebilangan pesakit hanya merasakan sedikit sensasi atau kesemutan pada otot individu. Yang lain sebentar "seolah-olah melangkah pergi" (tidak hadir). Dalam keadaan terburuk, kejang seluruh badan tidak terkawal berlaku dan kehilangan kesedaran seketika berlaku.
Epilepsi: definisi
Menurut International League Against Epilepsy (ILAE), epilepsi didiagnosis dalam kes berikut:
- Terdapat sekurang-kurangnya dua bahagian epilepsi yang jaraknya lebih dari 24 jam. Biasanya kejang ini datang "entah dari mana" (sawan tidak disengajakan). Sebaliknya, dalam bentuk epilepsi yang jarang berlaku, pencetus kejang dapat dikenal pasti, misalnya rangsangan cahaya, suara atau air suam (kejang refleks).
- Hanya akan ada satu serangan kejang atau refleks yang tidak diprovokasi, tetapi kemungkinan lebih banyak kejang dalam sepuluh tahun akan datang adalah sekurang-kurangnya 60 peratus. Sama besarnya dengan risiko kambuh semula setelah dua serangan yang tidak diprovokasi.
- Terdapat sindrom epilepsi yang disebut, misalnya sindrom Lennox-Gastaut (LGS). Sindrom epilepsi didiagnosis berdasarkan penemuan tertentu yang merangkumi jenis kejang, aktiviti otak elektrik (EEG), hasil ujian pencitraan dan usia permulaan.
Kita mesti membezakan apa yang disebut sawan sekali-sekala dari epilepsi "sebenar" ini. Ini adalah kejang epilepsi tunggal yang boleh berlaku semasa berlakunya pelbagai penyakit. Sebaik sahaja penyakit akut hilang, kekejangan sesekali juga berhenti. Contohnya adalah kejang demam: Kejang epilepsi ini berlaku berkaitan dengan demam, terutama pada anak kecil. Namun, tidak ada bukti adanya jangkitan otak atau penyebab spesifik lain.
Di samping itu, kekejangan sekali-sekala boleh berlaku, misalnya dengan gangguan peredaran darah yang teruk, keracunan (dengan ubat-ubatan, logam berat), keradangan (seperti meningitis = meningitis), gegar otak atau gangguan metabolik.
Epilepsi: kekerapan
Di negara perindustrian seperti Jerman, antara lima hingga sembilan dalam 1,000 orang terkena epilepsi. Setiap tahun sekitar 40 hingga 70 daripada 100,000 orang mengembangkannya semula. Risiko terkena penyakit ini paling tinggi pada masa kanak-kanak dan melebihi usia 50 hingga 60 tahun. Walau bagaimanapun, epilepsi pada dasarnya boleh berlaku pada usia berapa pun.
Secara umum, hal berikut berlaku: Risiko terkena epilepsi dalam perjalanan hidup saat ini adalah tiga hingga empat persen - dan kecenderungannya meningkat kerana peratusan orang tua dalam populasi meningkat.
Bentuk epilepsi
Terdapat pelbagai bentuk dan bentuk epilepsi. Walau bagaimanapun, klasifikasi dalam sastera pakar berbeza-beza. Klasifikasi (kasar) yang sering digunakan adalah seperti berikut:
- Sindrom epilepsi dan epilepsi umum: Di sini kejang mempengaruhi seluruh otak. Bergantung pada jenis kejang, kejang umum dibahagikan lagi, misalnya menjadi kejang tonik (kekejangan dan kekejangan anggota badan), kejang klonik (kedutan perlahan kumpulan otot besar) atau kejang tonik-klonik ("grand mal").
- Sindrom epilepsi dan epilepsi fokus: Di sini kejang terhad pada kawasan otak yang terhad. Gejala kejang bergantung pada fungsinya. Sebagai contoh, kedutan lengan (kejang motor) atau perubahan penglihatan (sawan visual) adalah mungkin. Di samping itu, epilepsi boleh bermula secara fokus, tetapi kemudian merebak ke seluruh otak. Oleh itu, penyitaan umum berkembang daripadanya.

Bahagian korteks serebrum yang berlainan mempunyai fungsi yang sangat berbeza
Sebagai tambahan kepada dua kumpulan epilepsi yang besar ini, terdapat juga sawan dengan serangan epilepsi yang tidak jelas dan tidak dapat dikelaskan. Anda boleh membaca lebih lanjut mengenai pelbagai jenis epilepsi dalam artikel Epileptic Seizure.
Serangan epilepsi
Semasa sawan epilepsi, baik keseluruhan otak (sawan umum) atau kawasan otak yang terhad (fokus kejang) tiba-tiba aktif secara berlebihan. Seluruh perkara hanya memerlukan beberapa saat, kadang-kadang sedikit lebih lama. Namun, sebagai peraturan, sawan epilepsi berakhir selewat-lewatnya dua minit.
Kejang epilepsi sangat sering diikuti oleh fasa selepas: Walaupun sel-sel otak tidak lagi dikeluarkan secara elektrik, kelainan masih dapat muncul selama beberapa jam. Ini termasuk, misalnya, gangguan perhatian, gangguan pertuturan, gangguan ingatan atau keadaan agresif.
Kadang-kadang, bagaimanapun, orang pulih sepenuhnya hanya dalam beberapa minit selepas serangan epilepsi.
Anda boleh mengetahui lebih lanjut mengenai perjalanan dan ciri-ciri kejang epilepsi dalam artikel Kejang epilepsi.
-
"Lesen memandu boleh dikeluarkan lagi"
Tiga soalan untuk
Priv.-Doz. Dr. Dr. med. Hans-Herrmann Fuchs,
Pakar dalam bidang neurologi dan psikiatri -
1
Adakah terdapat orang yang sangat terdedah kepada epilepsi?
Priv.-Doz. Dr. Dr. med. Hans-Herrmann Fuchs
Pada dasarnya terdapat tiga kumpulan di sini. Orang yang mempunyai kecenderungan genetik (epilepsi keluarga) atau dengan kerosakan organik sebelumnya pada otak, misalnya dari trauma, tumor, strok atau radang meningeal / otak (sawan simptomatik), sangat rentan. Tetapi ada juga yang terjejas tanpa sebab yang nyata. Di sini seseorang bercakap mengenai sawan sekali-sekala.
-
2
Apa yang mendorong kejang?
Priv.-Doz. Dr. Dr. med. Hans-Herrmann Fuchs
Kejang epilepsi terutama disebabkan oleh kurang tidur, pengambilan alkohol berat, ubat-ubatan, dan kadang-kadang juga oleh ubat-ubatan tertentu yang menurunkan ambang kejang. Tekanan hanya dianggap sebagai kofaktor yang berkaitan dengan sebab-sebab lain. Pada dasarnya, adalah idea yang baik bagi mereka yang terjejas untuk mengelakkan faktor-faktor ini sebanyak mungkin. Dan tentu saja mengambil ubat dengan pasti.
-
3
Bagaimana anda membuat keputusan sama ada saya masih boleh memandu kereta?
Priv.-Doz. Dr. Dr. med. Hans-Herrmann Fuchs
Antara lain, nilai EEG dan jangka masa ketiadaan kejang digunakan sebagai penanda aras. Sekiranya berlaku kejang sekali-sekala, jika EEG normal dan bebas dari sawan, lesen memandu akan dikeluarkan semula setelah enam bulan. Sekiranya epilepsi keluarga dan sawan simptomatik, tempoh bebas kejang mesti berlangsung selama satu tahun. Penting untuk melakukan pemeriksaan neurologi dan EEG setiap tiga bulan dan, jika perlu, dengan pasti mengambil ubat, yang terbukti dengan tahap darah.
-
Priv.-Doz. Dr. Dr. med. Hans-Herrmann Fuchs,
Pakar dalam bidang neurologi dan psikiatriDr. Fuchs bekerja di klinik pesakit luar untuk neurologi di Pusat Marianowicz dan di klinik swasta di Jägerwinkel / Tegernsee.
Pertolongan cemas
Kejang epilepsi boleh mengganggu orang luar. Dalam kebanyakan kes, bagaimanapun, ia tidak berbahaya dan berakhir dengan sendirinya dalam beberapa minit. Sekiranya anda mengalami serangan epilepsi, berikut adalah beberapa peraturan yang harus anda ikuti untuk membantu pesakit:
- Bertenang!
- Jangan biarkan pesakit bersendirian, tenangkan dia!
- Lindungi pesakit dari kecederaan!
- Jangan pegang pesakit!
Anda boleh membaca lebih lanjut mengenai pertolongan cemas untuk kesesuaian epilepsi dalam teks "Kesesuaian epilepsi: Pertolongan cemas".
Epilepsi pada kanak-kanak
Epilepsi sangat kerap berlaku pada zaman kanak-kanak atau remaja. Dalam kumpulan usia ini, ia adalah salah satu penyakit sistem saraf pusat yang paling biasa. Di Jerman dan negara perindustrian lain, sekitar 50 daripada 100,000 kanak-kanak mengembangkan epilepsi baru setiap tahun.
Penggunaan ubat secara berkala biasanya dapat mencegah kejang epilepsi lebih lanjut pada pesakit muda. Gaya hidup sihat juga penting: Sekiranya sawan epilepsi "dicetuskan" oleh pencetus tertentu (seperti kurang tidur, cahaya berkedip, suara bising, dan lain-lain), ini harus dielakkan sejauh mungkin.
Secara keseluruhan, epilepsi pada kanak-kanak dapat dirawat dengan baik dalam banyak kes. Dan kebimbangan banyak ibu bapa bahawa epilepsi boleh mempengaruhi perkembangan anak mereka adalah tidak berasas.
Anda boleh membaca semua yang anda perlu ketahui dalam artikel Epilepsi pada Kanak-kanak.
Epilepsi: gejala
Gejala epilepsi yang tepat bergantung pada bentuk penyakit dan keparahan kejang epilepsi. Sebagai contoh, varian ringan dari kejang umum hanya terdiri daripada "ketiadaan" mental yang singkat: pesakit telah "melangkah pergi" untuk waktu yang singkat.
Di hujung skala yang lain terdapat "kejang besar" (grand mal): Pertama, seluruh badan mengalami kekejangan dan kekejangan (fasa tonik). Kemudian ia mula berkedut dengan tidak terkawal (fasa klonik). Semasa kejang tonik-klonik, pesakit tidak sedarkan diri.
Satu lagi bentuk epilepsi yang teruk adalah apa yang disebut "status epilepticus": Ini adalah kejang epilepsi yang berlangsung lebih lama daripada lima minit. Kadang-kadang satu siri kejang berlaku secara berturut-turut tanpa pesakit sedar sepenuhnya di antara mereka. Situasi seperti ini adalah keadaan darurat yang mesti dirawat oleh doktor kecemasan secepat mungkin!
Anda boleh membaca lebih lanjut mengenai pelbagai gejala dan bentuk epilepsi dalam artikel Kejang epilepsi.
Epilepsi: faktor penyebab dan risiko
Perkembangan epilepsi adalah pelbagai dan kompleks. Perkembangan penyakit yang tepat sering berlaku dalam kegelapan. Dalam beberapa kes, walaupun terdapat kaedah pemeriksaan moden, tidak ada sebab khusus untuk serangan epilepsi yang dapat dikenalpasti, walaupun ada petunjuk yang jelas mengenai penyebabnya di otak. Kemudian seseorang bercakap mengenai epilepsi (cryptogenic) yang tidak dapat dijelaskan.
Kadang-kadang mustahil untuk menjelaskan mengapa pesakit mengalami sawan epilepsi. Tidak ada petunjuk penyebabnya, seperti perubahan patologi di otak atau gangguan metabolik. Doktor memanggil epilepsi idiopatik ini.
Baru-baru ini, istilah ini telah diganti (sekurang-kurangnya sebahagiannya) dengan "epilepsi genetik": Pada kebanyakan mereka yang terjejas terdapat perubahan genetik yang mungkin atau dapat disahkan, misalnya di laman pengikat (reseptor) untuk neurotransmitter. Menurut pakar, perubahan genetik seperti itu dapat menyumbang kepada perkembangan epilepsi. Itulah sebabnya ia biasanya tidak boleh diwarisi. Ibu bapa biasanya hanya menyebarkan kerentanan terhadap anak mereka.Penyakit ini hanya berlaku apabila faktor luaran ditambahkan (seperti kurang tidur atau perubahan hormon).
Akhirnya, berkaitan dengan penyebabnya, terdapat juga kumpulan epilepsi lain: Pada banyak pesakit, perubahan struktur di otak atau penyakit yang mendasari dapat dikenal pasti sebagai penyebab kejang epilepsi. Doktor menyebutnya sebagai epilepsi tanpa gejala atau - menurut cadangan yang lebih baru - sebagai epilepsi struktur / metabolik. Ini termasuk, sebagai contoh, sawan epilepsi yang berdasarkan pada kecacatan kongenital otak atau kerosakan otak yang diperoleh semasa lahir. Trauma kepala, tumor otak, strok, radang otak (ensefalitis) atau meninges (meningitis) serta gangguan metabolik (diabetes, penyakit tiroid, dll.) Adalah antara penyebab epilepsi yang mungkin berlaku.
Kadang kala epilepsi adalah genetik dan struktur / metabolik. Sebagai contoh, pada sesetengah orang yang mempunyai kerentanan genetik terhadap sawan epilepsi, epilepsi hanya disebabkan oleh strok, meningitis, keracunan atau penyakit tertentu yang lain.
Epilepsi: pemeriksaan dan diagnosis
Sesiapa yang mengalami serangan epilepsi untuk kali pertama harus diperiksa oleh doktor. Ini dapat menentukan sama ada sebenarnya epilepsi atau penyitaan itu mempunyai sebab lain. Titik hubungan pertama biasanya doktor keluarga. Sekiranya perlu, dia akan merujuk pesakit ke pakar penyakit saraf (pakar neurologi).
Mesyuarat awal
Langkah pertama dalam perjalanan untuk diagnosis "epilepsi" adalah mengumpulkan sejarah perubatan (anamnesis): Untuk melakukan ini, doktor bercakap secara terperinci dengan pesakit (jika cukup tua) dan orang yang menemani (seperti ibu bapa, rakan kongsi) . Dia mengalami serangan epilepsi yang dijelaskan secara terperinci. Adalah kelebihan di sini jika orang yang telah melihat kejang itu hadir semasa perbualan. Orang yang berkenaan sering tidak dapat mengingatinya dengan baik. Berdasarkan keterangan, doktor dapat menilai gambaran kejang (riwayat sawan).
Kadang-kadang terdapat gambar atau rakaman video dari serangan epilepsi. Mereka boleh sangat membantu doktor, terutama jika fokus pada wajah pesakit. Mata adalah gejala kejang yang penting dan membantu membezakan kejang epilepsi daripada kejang lain.
Semasa perbualan, doktor bertanya, antara lain, mengenai kemungkinan pencetus kejang (seperti kerlipan cahaya), kemungkinan penyakit yang mendasari dan kes epilepsi yang diketahui dalam keluarga.
Penyiasatan
Temu ramah diikuti dengan ujian fizikal. Keadaan sistem saraf juga diperiksa dengan menggunakan pelbagai ujian dan pemeriksaan (pemeriksaan neurologi). Ini termasuk pengukuran gelombang otak (electroencephalography, EEG): Kadang-kadang epilepsi dapat dikenali berdasarkan perubahan lekukan khas dalam EEG. Walau bagaimanapun, EEG juga boleh menjadi normal dalam epilepsi.
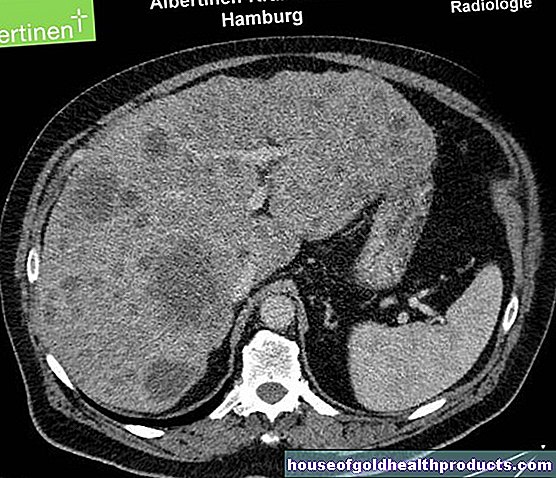
Pencitraan resonans magnetik (MRI atau pengimejan resonans magnetik) sangat penting untuk penjelasan mengenai kejang epilepsi. Gambar keratan rentas otak terperinci dibuat. Doktor kemudian dapat mengenal pasti kemungkinan kerosakan atau kecacatan otak sebagai kemungkinan penyebab serangan.
Sebagai tambahan kepada MRI, kadangkala tomogram yang dikira (CCT) kadang-kadang dibuat. Terutama dalam fasa akut (tidak lama selepas kejang), tomografi yang dikira dapat membantu, misalnya, untuk mengetahui pendarahan serebrum sebagai penyebab kejang.
Sekiranya keradangan otak (ensefalitis) atau penyakit mendasar lain disyaki sebagai penyebab kejang epilepsi, ujian makmal dapat menjelaskan keadaannya. Ujian darah, misalnya, dapat memberikan bukti keradangan atau perubahan metabolisme. Sekiranya doktor mengesyaki penggunaan dadah menyebabkan penyitaan, ujian darah yang sesuai akan dilakukan.
Di samping itu, doktor boleh mengambil sampel cecair serebrum dari saluran tulang belakang dengan bantuan jarum berongga halus (minuman keras atau tusukan lumbar). Analisis di makmal membantu, misalnya, untuk mengesan atau mengesampingkan keradangan meninges atau meninges (ensefalitis, meningitis) atau tumor otak.
Dalam kes individu, pemeriksaan lebih lanjut mungkin diperlukan, misalnya untuk mengesampingkan jenis kejang lain atau untuk menjelaskan kecurigaan penyakit tertentu yang mendasari.
Epilepsi: Rawatan
Rawatan jangka panjang pesakit epilepsi biasanya dilakukan oleh pakar neurologi yang tinggal atau pakar neurologi kanak-kanak dan remaja. Kadang kala juga masuk akal untuk menghubungi kemudahan pesakit luar atau klinik yang pakar dalam rawatan epilepsi (amalan khusus untuk epilepsi, klinik pesakit luar epilepsi, pusat epilepsi). Ini berlaku, misalnya, jika diagnosisnya tidak jelas, kejang epilepsi berlaku walaupun ada rawatan, atau masalah khusus berkaitan dengan epilepsi.
Epilepsi: terapi tidak selalu diperlukan
Sekiranya seseorang (setakat ini) hanya mengalami satu serangan epilepsi, rawatan boleh ditunggu-tunggu. Dalam beberapa kes, cukup bagi pasien untuk menghindari pemicu yang diketahui (seperti musik keras, lampu berkedip, permainan komputer) dan menerapkan gaya hidup yang sihat. Ini termasuk, antara lain, gaya hidup biasa, tidur yang teratur dan mencukupi serta menjauhi alkohol.
Sebagai tambahan, pesakit harus berhati-hati dalam situasi di mana serangan tiba-tiba boleh membawa akibat yang buruk. Ini berlaku, misalnya, untuk sukan ekstrim, kerja perancah dan mengendalikan mesin berat. Sekiranya boleh, epilepsi harus mengelakkan situasi seperti itu.
Sekiranya epilepsi struktur / metabolik, doktor terlebih dahulu merawat penyakit yang mendasari (meningitis, diabetes, penyakit hati, dll.). Di sini juga, pesakit harus seboleh-bolehnya menghindari semua faktor yang boleh mencetuskan serangan epilepsi.
Kadang-kadang, bagaimanapun, rawatan dengan ubat epilepsi disarankan walaupun setelah satu serangan. Ini boleh berlaku, misalnya, jika pesakit berisiko tinggi mengalami sawan lebih lanjut. Walaupun dengan bentuk epilepsi yang sangat spesifik (seperti sindrom Lennox-Gastaut, epilepsi lobus temporal, dan lain-lain), terapi ubat harus segera dimulakan.
Secara amnya, profesional perubatan mengesyorkan rawatan epilepsi setelah serangan kedua selewat-lewatnya.
Secara umum, bagaimanapun, kapan dan bagaimana epilepsi dirawat juga bergantung pada keadaan individu pesakit. Sebagai contoh, beberapa pesakit hanya mengalami sawan epilepsi setiap beberapa tahun. Orang lain mengalami sawan lebih kerap, tetapi mereka merasa kurang tekanan (contohnya hanya "putus sekolah" = ketidakhadiran). Kemudian doktor akan mempertimbangkan faedah dan risiko rawatan epilepsi antara satu sama lain. Dengan melakukan hal itu, dia juga mempertimbangkan seberapa bersedia pasien untuk mematuhi rekomendasi perubatan (kepatuhan terhadap terapi = kepatuhan). Meresepkan ubat tidak masuk akal jika pesakit tidak mengambilnya (secara berkala).
Ubat
Bagi kebanyakan pesakit epilepsi, rawatan ubat membantu mereka menjalani kehidupan tanpa sawan. Ubat anti-epilepsi yang dipanggil digunakan. Mereka menghalang aktiviti sel saraf yang berlebihan di otak. Ini dapat mengurangkan risiko terkena sawan. Itulah sebabnya seseorang bercakap mengenai antikonvulsan (= agen anti-spasmodik). Walau bagaimanapun, ubat-ubatan tersebut tidak dapat melakukan apa-apa terhadap penyebab epilepsi. Ini bermaksud: ubat anti-epilepsi hanya mempunyai kesan simptomatik, tetapi tidak dapat menyembuhkan epilepsi.
Pelbagai bahan aktif digunakan sebagai ubat anti-epilepsi, misalnya levetiracetam atau asid valproik. Doktor akan memilih bahan aktif untuk setiap pesakit yang berkemungkinan berfungsi paling baik dalam kes tertentu. Jenis sawan atau bentuk epilepsi memainkan peranan penting. Di samping itu, doktor mengambil kira kemungkinan kesan sampingan semasa memilih ubat anti-epilepsi dan dosnya. Tujuannya adalah agar rawatan mencegah (atau sekurang-kurangnya mengurangkan jumlahnya) lebih banyak kejang. Pada masa yang sama, ubat tersebut boleh menyebabkan kesan sampingan yang tidak boleh diterima atau hanya boleh diterima.
Sebagai peraturan, doktor menetapkan hanya satu ubat anti-epilepsi (monoterapi) untuk epilepsi. Sekiranya ubat ini tidak berfungsi seperti yang diharapkan atau menyebabkan kesan sampingan yang teruk, doktor boleh cuba menukar pesakit ke ubat lain. Kadang-kadang beberapa persediaan mesti dicuba sehingga ubat anti-epilepsi "terbaik" dijumpai untuk setiap individu.
Pada sesetengah pesakit, epilepsi tidak dapat dikendalikan dengan baik dengan monoterapi. Kemudian doktor mungkin menetapkan dua (atau lebih) ubat anti-epilepsi. Terapi gabungan sedemikian dirancang dan dipantau dengan teliti. Secara amnya, perkara berikut berlaku: semakin banyak ubat yang diambil oleh seseorang, semakin besar kemungkinan terdapat interaksi yang tidak diingini. Risiko kesan sampingan juga boleh meningkat.
Ubat epilepsi sering diambil sebagai tablet, kapsul, atau jus. Beberapa juga boleh diberikan sebagai jarum suntik, infusi, atau supositoria.
Ubat anti-epilepsi hanya dapat membantu jika ia digunakan secara berkala. Oleh itu, sangat penting untuk mengikuti arahan doktor dengan berhati-hati!
Berapa lama anda perlu menggunakan ubat anti-epilepsi?
Ubat antiepileptik biasanya diambil selama beberapa tahun. Sekiranya, berkat rawatan, tidak ada kejang epilepsi yang berlaku dalam jangka masa yang lama, pesakit dalam beberapa kes boleh mencuba menghentikan ubat tersebut setelah berunding dengan doktor mereka. Tetapi perkara ini tidak boleh berlaku secara tiba-tiba. Sebaliknya, dos harus dikurangkan secara beransur-ansur seperti yang disyorkan oleh doktor.
Pada beberapa pesakit, sawan epilepsi kemudian kembali (kadang-kadang hanya selepas beberapa bulan atau tahun). Kemudian ubat epilepsi mesti diambil lagi. Pesakit lain tetap bebas dari sawan walaupun setelah berhenti mengambil ubat anti-epilepsi. Ini boleh berlaku sekiranya penyebab kejang (seperti meningitis = meningitis) telah sembuh.
Ini tidak dapat diramalkan dalam setiap kes. Doktor yang hadir hanya dapat menilai seberapa tinggi risiko sawan tanpa ubat berdasarkan keadaan individu pesakit. Dalam beberapa kes, epilepsi harus disiapkan sejak awal bahawa mereka akan memerlukan ubat seumur hidup - sebagai contoh, jika kerosakan otak kekal adalah penyebab epilepsi.
Jangan berhenti minum ubat epilepsi anda sendiri - boleh mengancam nyawa!
Operasi (pembedahan epilepsi)
Pada beberapa pesakit, epilepsi tidak dapat dirawat dengan baik dengan ubat. Sekiranya kejang selalu berasal dari kawasan otak yang terhad (fokus kejang), bahagian otak ini mungkin dapat dikeluarkan melalui pembedahan (reseksi, operasi resektif). Dalam banyak kes, ini dapat mencegah kejang di masa depan.
Pembedahan resektif hanya boleh dilakukan dalam keadaan tertentu. Adalah mustahil untuk memotong kawasan otak yang relevan dengan selamat. Selain itu, ia tidak boleh mengakibatkan kerugian yang tidak dapat diterima bagi pesakit, seperti gangguan fungsi otak yang serius.
Pembedahan otak resektif terutama dilakukan pada pesakit yang mengalami sawan epilepsi di lobus temporal otak.
Campur tangan pembedahan lain jarang berlaku pada epilepsi yang teruk. Ini boleh berlaku, misalnya, dengan pesakit yang sering mengalami kejatuhan teruk - iaitu, serangan epilepsi di mana mereka jatuh seperti kilat kilat dan mungkin cedera parah dalam prosesnya. Transeksi bar yang disebut (callosotomy) boleh dipertimbangkan di sini: pakar bedah memotong sepenuhnya atau sebahagian melalui bar yang disebut (corpus callosum) di otak. Ini adalah hubungan antara otak kanan dan kiri otak. Prosedur ini dapat mengurangkan jumlah jatuh dengan ketara. Sebagai kesan sampingan, bagaimanapun, terdapat risiko gangguan kognitif. Oleh itu, faedah dan risiko kalosotomi mesti dipertimbangkan dengan teliti antara satu sama lain.
Kaedah rangsangan
Sebagai tambahan kepada operasi, kaedah rangsangan yang disebut juga dapat dipertimbangkan jika ubat tidak berfungsi dengan baik untuk epilepsi. Struktur tertentu di otak atau struktur yang menuju ke sana (saraf vagus) dirangsang dengan arus rendah. Ini dapat membantu melawan serangan epilepsi.
Pelbagai kaedah digunakan dalam epilepsi. Yang paling biasa adalah rangsangan saraf vagus (VNS): Alat kecil yang dikendalikan oleh bateri ditanam di bawah kulit pesakit di bawah tulang selangka kiri. Ia adalah sejenis alat pacu jantung yang disambungkan ke saraf vagus kiri di leher melalui kabel yang juga berjalan di bawah kulit. Pada selang waktu (misalnya, setiap lima minit selama 30 saat) terdapat lonjakan elektrik ringan ke saraf. Ini dapat mengurangkan kekerapan serangan epilepsi dengan ketara. Walau bagaimanapun, pada beberapa pesakit, diperlukan beberapa bulan untuk kesan ini masuk.
Semasa dorongan semasa, beberapa pesakit mengalami perasaan serak, dorongan untuk batuk atau sensasi yang tidak normal ("berdengung" di dalam badan).
Rangsangan saraf vagina juga boleh memberi kesan positif pada kemurungan bersamaan.
Kaedah rangsangan lain adalah rangsangan otak yang mendalam: elektrod kecil ditanamkan ke pesakit pada titik-titik tertentu di otak. Mereka merangsang tisu saraf dengan impuls elektrik. Akibatnya, banyak pesakit mengalami sawan lebih sedikit. Kesan sampingan yang mungkin berlaku adalah masalah kemurungan dan ingatan. Rangsangan otak dalam hanya boleh dilakukan di pusat khusus. Di Jerman belum begitu meluas sebagai kaedah rawatan epilepsi. Prosedur ini digunakan lebih kerap pada pesakit Parkinson.
Rawatan untuk status epileptikus
Sekiranya seseorang menderita status epileptikus, penonton harus segera menghubungi doktor kecemasan (Tel. 112) - ada risiko kematian! Perkara pertama yang diterima pesakit adalah ubat penenang (benzodiazepine). Ia juga dapat diberikan oleh orang awam jika epilepsi memiliki obat kecemasan dengannya: Ia diletakkan di pipi (tablet bukal) atau sebagai krim yang dimasukkan ke dalam dubur pesakit melalui tiub kecil. Doktor kecemasan yang datang juga boleh memberikan ubat penenang sebagai jarum suntik ke dalam urat. Kemudian dia dengan cepat membawa pesakit ke hospital. Rawatan akan berterusan di sana.
Sekiranya status epileptikus masih belum berakhir setelah 30 hingga 60 minit, banyak pesakit diberi anestesia dan ventilasi secara artifisial.
Epilepsi: kursus dan prognosis
Kursus dan prognosis epilepsi bergantung pada jenis dan jenis kejang. Terdapat juga perbezaan dari pesakit ke pesakit. Secara amnya, kira-kira separuh pesakit akan mengalami serangan epilepsi tunggal. Separuh lagi akan mengalami penyitaan cepat atau lambat. Selepas itu, risiko kejang meningkat lebih jauh: sekitar tujuh dari sepuluh pesakit yang sudah dua kali mengalami serangan akan mengalami serangan epilepsi lain dalam setahun.
Orang yang epilepsi disebabkan oleh penyakit yang mendasari seperti penyakit otak sangat berisiko: risiko serangan lebih jauh sekitar dua kali lebih tinggi daripada pada pesakit yang epilepsi genetik atau tidak diketahui sebabnya.
Elakkan kejang
Dengan rawatan yang betul dan konsisten, dalam kebanyakan kes kejang epilepsi dapat dielakkan. Tetapi ada banyak yang boleh dilakukan oleh pesakit untuk mencegah kejang. Banyak penghidap mendapat manfaat dari tidur yang cukup dengan waktu biasa untuk tidur (kebersihan tidur).
Kadang-kadang sawan epilepsi diprovokasi oleh pencetus tertentu. Maka pesakit harus menjauhinya seboleh-bolehnya. Tetapi itu hanya mungkin dilakukan sekiranya anda tahu apakah pencetus itu. Kalendar penyitaan dapat membantu: pesakit mencatat hari, waktu dan jenis kejang setiap individu bersama dengan pengambilan ubat semasa. Di samping itu, keadaan yang menyertainya dan pencetus yang mungkin direkodkan, misalnya kerja komputer, muzik kuat, penggunaan alkohol, kurang tidur, tekanan emosi atau penglihatan corak optik tertentu (seperti corak papan centang). Ini membantu doktor dan pesakit mengenal pasti faktor pencetus.
Hidup dengan epilepsi
Sekiranya epilepsi terkawal dengan baik dengan rawatan, anda sebagai pesakit boleh menjalani kehidupan yang normal. Namun, anda harus mengambil langkah berjaga-jaga untuk mengelakkan situasi berbahaya:
- Jangan gunakan pisau elektrik atau mesin pemotong.
- Jangan mandi dan lebih suka mandi. Juga, jangan pergi berenang tanpa ditemani. Dalam epilepsi, kematian akibat lemas adalah sekitar 20 kali lebih besar daripada pada populasi umum!
- Sebagai peraturan, hanya menunggang basikal anda dengan topi keledar dan lebih suka laluan kecil.
- Pilih tempat tidur rendah (risiko jatuh).
- Pastikan tepi tajam di apartmen.
- Jauhkan jarak yang selamat dari jalan dan perairan.
- Jangan mengurung diri.Sebagai gantinya, gunakan tanda "sibuk" di tandas.
- Jangan merokok di atas katil!
Sama ada anda sebagai pesakit epilepsi boleh mendapatkan atau menyimpan lesen memandu anda bergantung pada apakah anda layak memandu. Minta nasihat pakar neurologi anda mengenai perkara ini. Mereka dapat menilai seberapa tinggi anda berisiko mengalami sawan.
Pesakit epilepsi yang duduk di belakang roda walaupun mereka tidak layak untuk memandu membahayakan diri sendiri dan orang lain! Mereka juga mempertaruhkan perlindungan insurans mereka.
Sebilangan besar profesion dan sukan umumnya juga mungkin untuk epilepsi - terutamanya jika, berkat terapi, kejang epilepsi tidak lagi berlaku. Dalam kes-kes individu, doktor yang hadir dapat menilai dengan tepat sama ada pesakit harus lebih baik melepaskan aktiviti atau sukan tertentu. Dia mungkin juga dapat mengesyorkan langkah berjaga-jaga khas.
Epilepsi: kontraseptif & keinginan untuk mempunyai anak
Beberapa ubat epilepsi menjadikan pil kawalan kelahiran kurang berkesan. Sebaliknya, pil juga boleh mempengaruhi keberkesanan beberapa ubat anti-epilepsi. Kanak-kanak perempuan dan wanita dengan epilepsi harus membincangkan interaksi sedemikian dengan doktor mereka. Dia mungkin mengesyorkan kontraseptif yang berbeza.
Sekiranya wanita dengan epilepsi ingin mempunyai anak, mereka mesti membincangkannya dengan pakar neurologi mereka - lebih baik sebelum mereka hamil. Rawatan ubat untuk epilepsi mungkin perlu disesuaikan semasa kehamilan. Ubat antiepileptik dalam dos yang lebih tinggi boleh mengganggu perkembangan anak atau menyebabkan kecacatan (hingga minggu ke-12 kehamilan). Risiko ini juga lebih tinggi dengan terapi kombinasi (beberapa ubat anti-epilepsi) daripada dengan monoterapi (rawatan dengan ubat anti-epilepsi tunggal). Doktor akan mengambil kira perkara ini semasa merancang terapi.
Terdapat juga ciri khas penyediaan asid folik, yang disarankan kepada semua wanita semasa kehamilan: beberapa ubat anti-epileptik menurunkan kadar asid folik di dalam badan. Oleh itu, epilepsi mungkin mengambil asid folik dalam dos yang lebih tinggi.
Sekiranya kejang epilepsi berlaku semasa kehamilan, biasanya tidak ada sebab khusus untuk dikhuatiri: kejang biasanya tidak membahayakan anak yang belum lahir - kecuali jika ia adalah kejang umum yang berpanjangan atau calon ibu cedera parah. Tetapi perkara itu jarang berlaku. Secara umum, sawan tidak begitu biasa semasa kehamilan: sekitar dua pertiga daripada semua epilepsi tetap bebas dari kejang selama sembilan bulan. Di samping itu, kebanyakan wanita dengan epilepsi melahirkan anak yang sihat.
Maklumat tambahan
Buku
- Epilepsi. 100 soalan yang tidak pernah anda berani tanyakan (Günter Krämer dan Anja Daniel-Zeipelt, 2012, Hippocampus)
- Epilepsi: Mengenali, memahami dan hidup dengan penyakit ini (Günter Krämer, 2013, Trias)
- Kehidupan saya yang indah dengan epilepsi: Panduan untuk mereka yang terjejas dan saudara mereka (Silke Meinhardt, 2016, ersa Verlag)
Garis Panduan
- Garis panduan "Kejang epilepsi pertama dan epilepsi pada masa dewasa" Suruhanjaya Garis Panduan Persatuan Neurologi Jerman (mulai 2017)
Pertolongan diri
- Persatuan Epilepsi Jerman: http://www.epilepsie-vereinigung.de/
- Epilespie Bundes-Elternverband: https://www.epilepsie-elternverband.de/home/









.jpg)