Kanser Vulvar
Martina Feichter belajar biologi dengan farmasi subjek elektif di Innsbruck dan juga melibatkan diri dalam dunia tanaman perubatan. Dari situ tidak jauh dari topik perubatan lain yang masih memikatnya hingga ke hari ini. Dia dilatih sebagai wartawan di Axel Springer Academy di Hamburg dan telah bekerja di sejak 2007 - pertama sebagai penyunting dan sejak 2012 sebagai penulis bebas.
Lebih banyak mengenai pakar Semua kandungan diperiksa oleh wartawan perubatan.
Kanser Vulvar adalah tumor malignan organ kelamin luar pada wanita. Keadaan ini jarang berlaku dan mempengaruhi kebanyakan wanita tua. Namun, selama beberapa tahun sekarang, orang yang semakin muda juga menderita penyakit itu. Baca semua yang anda perlu ketahui mengenai topik di sini: Bagaimana anda dapat mengenali barah vulva? Apa yang menyebabkan tumor malignan? Bagaimana dia dirawat? Apakah kemungkinan pemulihan dari kanser vulva?
Kod ICD untuk penyakit ini: Kod ICD adalah kod yang diiktiraf di peringkat antarabangsa untuk diagnosis perubatan. Mereka boleh didapati, misalnya, dalam surat doktor atau sijil ketidakupayaan untuk bekerja. C51
Gambaran ringkas
- Apakah kanser vulva? Penyakit ganas organ kelamin luaran pada wanita. Biasanya timbul dari sel-sel kulit dan jarang sekali dari bahagian lain di kawasan kemaluan wanita (mis. Klitoris).
- Seberapa biasa barah vulva? Kanser vulva jarang berlaku. Pada tahun 2017 terdapat sekitar 3.300 kes baru di Jerman, usia rata-rata permulaan adalah 73 tahun. Walau bagaimanapun, wanita yang lebih muda juga semakin sakit.
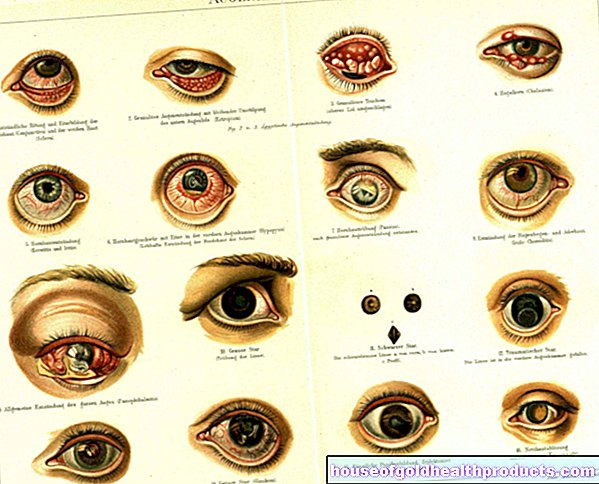
- Bagaimana anda mengenali kanser vulva? Tanda-tanda pertama tidak spesifik (seperti gatal, sakit, luka kulit kecil). Kemudian, benjolan yang kelihatan muncul yang tumbuh lebih cepat dan cepat dan kadang-kadang berdarah. Mungkin juga dikeluarkan dengan bau yang tidak menyenangkan.
- Seperti apa rawatan? Pembuangan pembedahan jika boleh; sebagai tambahan atau sebagai alternatif, terapi radiasi dan / atau kemoterapi.
- Bolehkah kanser vulva dapat disembuhkan? Kanser Vulvar pada peringkat awal mempunyai peluang pemulihan yang baik. Walau bagaimanapun, ini berkurang dengan cepat apabila kelenjar getah bening dijangkiti. Sekiranya organ lain terjejas, barah vulva dianggap tidak dapat diubati.
Kanser vulva: gejala
Gejala barah vulva pada peringkat awal sangat tidak spesifik - oleh itu banyak wanita yang terjejas tidak memikirkan penyakit serius seperti barah vulva. Tanda-tanda pertama yang mungkin muncul adalah:
- gatal berterusan di vulva
- Sakit, secara spontan atau, misalnya, ketika membuang air kecil (disuria) atau semasa hubungan seksual
- Sensasi terbakar di kawasan vulvar
- Pendarahan atau keputihan faraj
- Lesi membran kulit / mukosa di kawasan vulva, contohnya bintik-bintik kecil, kemerahan, sedikit naik atau putih, lekapan menebal atau menangis, erosi kecil tanpa pendarahan
Kadang-kadang gatal berterusan adalah satu-satunya tanda barah vulva pada peringkat awal. Terdapat juga banyak wanita yang sama sekali tidak mempunyai gejala pada tahap tumor awal ini.
Ketika penyakit itu berkembang, tumor menjadi terlihat, misalnya sebagai benjolan yang dapat dilihat atau sebagai ulser yang terlihat seperti kembang kol. Ia tumbuh perlahan pada mulanya, kemudian lebih cepat dan cepat dan juga dapat berdarah.
Gejala barah vulva lain yang mungkin di peringkat lanjut adalah peningkatan kesakitan dan pengeluaran bau yang tidak menyenangkan. Yang terakhir ini disebabkan oleh sel-sel tumor yang mati yang dipecah oleh bakteria.
Di mana barah vulva berkembang?
Pada prinsipnya, tumor malignan dapat berkembang di mana sahaja di kawasan vulvar. Selama beberapa tahun sekarang, kebanyakan kanser vulva telah dilokalisasi di kawasan anterior vulva, iaitu di kawasan labia minora, antara klitoris dan uretra atau secara langsung pada klitoris. Dalam kes yang selebihnya, tumor timbul di kawasan vulva posterior, kira-kira ke sisi labia majora, di pintu masuk faraj posterior atau di perineum (perineum = kawasan antara organ genital luar dan dubur).
Sekiranya barah vulva berkembang di bahagian dalam satu labia, tumor anak perempuan dapat terbentuk dari masa ke masa melalui hubungan langsung dengan labia yang bertentangan. Doktor kemudian membincangkan metastasis yang telah ditetapkan.
Kanser Vulvar: Kemungkinan Penyembuhan
Beberapa faktor mempengaruhi prognosis kanser vulva. Perkara yang paling penting adalah seberapa besar tumor, seberapa dalam ia meresap ke dalam tisu yang mendasari dan sejauh mana penyebarannya.
Kanser Vulvar & kadar kelangsungan hidup: itulah yang dikatakan oleh statistik
Untuk kanser vulva, kadar kelangsungan hidup relatif 5 tahun adalah 71 peratus, yang bermaksud: Pada 71 peratus wanita yang terkena, tumor ganas tidak menyebabkan kematian lima tahun selepas diagnosis (sumber: Pusat Data Pendaftaran Kanser dan Garis Panduan Kanser Vulvar ).
Maklumat ini berkaitan dengan penyakit di semua peringkat. Sekiranya anda melihat prognosis dalam pelbagai peringkat tumor, hal yang sama berlaku seperti dengan barah lain: rawatan lebih awal diberikan, barah vulvar lebih cepat dapat disembuhkan.
Sebenarnya, dalam kebanyakan kes (sekitar 60 peratus), kanser vulva ditemui pada peringkat awal (tahap I). Sebilangan besar wanita yang terjejas kemudian dapat disembuhkan. Sebaik sahaja barah merebak ke kelenjar getah bening di pangkal paha dan mungkin juga di pelvis, prognosis merosot dengan cepat. Sekiranya organ lain (seperti paru-paru, hati, tulang, otak) sudah terkena barah, barah vulva dianggap tidak dapat diubati.
Prognosis mungkin berbeza dalam setiap kes
Seberapa informatif seperti data statistik, tidak boleh dilupakan bahawa sama ada seorang wanita akan mati kerana barah vulva yang didiagnosis juga bergantung pada faktor individu - kemungkinan kelangsungan hidup dalam kes individu boleh berbeza dengan kadar survival statistik.
Kanser Vulvar: Punca & Faktor Risiko
Kanser vulva berlaku apabila sel di kawasan kemaluan merosot dan mula membiak dengan cara yang tidak terkawal. Bergantung pada sel mana, perbezaan dibuat antara pelbagai jenis kanser vulva:
Dalam kira-kira sembilan daripada sepuluh kes, sel lapisan atas kulit atau selaput lendir (epitel skuamosa) di vulva merosot - maka barah vulvar adalah karsinoma sel skuamosa, iaitu bentuk barah kulit putih. Tumor biasanya membentuk lapisan tanduk di permukaan (karsinoma sel skuamosa keratinisasi), tetapi juga dapat tetap keratinisasi (karsinoma sel skuamosa bukan keratinisasi).
Bentuk barah vulva yang paling biasa - karsinoma sel skuamosa keratin - biasanya berkembang secara bebas daripada jangkitan dengan virus papillomavirus manusia (HPV; lihat faktor risiko) dan lebih disukai pada wanita yang lebih tua. Yang kedua yang paling biasa adalah karsinoma sel skuamosa yang tidak keratinisasi, yang lebih cenderung bergantung pada HPV dan kebanyakannya mempengaruhi wanita yang lebih muda (usia rata-rata: 55 tahun).
Lebih jarang, kanser vulva berkembang dari sel selain epitel skuamosa. Karsinoma sel basal vulva dapat berkembang dari lapisan sel basal pada kulit atau membran mukus - bentuk kedua dari kanser kulit putih. Sel-sel kulit pembentuk pigmen (melanosit) di daerah kemaluan dapat menyebabkan degenerasi barah kulit hitam (melanoma Mailgne). Bentuk barah vulva lain, seperti adenokarsinoma yang berkembang dari kelenjar atrium (kelenjar Bartholin) di pintu masuk faraj, sangat jarang berlaku.
Menyebabkan tidak jelas
Sama ada epitelium skuamosa, lapisan sel basal atau kelenjar Bartholin - setakat ini tidak diketahui dengan tepat mengapa sel-sel di kawasan vulva tiba-tiba merosot pada beberapa wanita dan membawa kepada kanser vulva. Seperti barah lain, kemungkinan banyak faktor berinteraksi diperlukan untuk perkembangan tumor.
Faktor risiko untuk barah vulva
Faktor risiko ini merangkumi apa yang disebut neoplasia intraepithelial vulvar (VIN). Ini merujuk kepada perubahan sel di lapisan sel paling atas (epitelium) vulva. Mereka boleh menjadi prakanker (prakanker). Doktor membezakan antara tiga peringkat VIN:
- VIN I: Perubahan tisu yang sedikit terhad kepada sepertiga bahagian bawah epitel vulvar.
- VIN II: Perubahan tisu sederhana mempengaruhi dua pertiga bahagian bawah epitel vulvar.
- VIN III: Perubahan tisu yang teruk yang mempengaruhi keseluruhan epitel vulvar.
Tahap VIN I tidak dianggap sebagai tahap prakanker, tetapi dalam kebanyakan kes hilang lagi. VIN II dan VIN III, sebaliknya, boleh berkembang menjadi barah vulva selama beberapa tahun.
Bentuk khas VIN adalah penyakit Paget dari vulva, perubahan tisu ganas yang berasal dari kelenjar lampiran kulit. Ia juga dianggap sebagai pendahulu kepada kanser vulva.
Perkembangan neoplasma intraepitel vulva (VIN) hampir selalu berkaitan dengan jangkitan kronik dengan papillomavirus manusia (HPV). Beberapa jenis virus ini (mis. HPV 16) boleh mencetuskan pembentukan pendahulu kanser. Jangkitan berterusan dengan virus seperti itu juga merupakan faktor risiko penting untuk barah vulva.
Perkara yang sama berlaku untuk barah lain (atau peringkat prakanker) di kawasan genital atau dubur, perkembangannya juga berkaitan dengan virus papilloma manusia. Ini termasuk barah vagina, barah serviks dan barah dubur.
Fakta bahawa kekurangan imun yang berterusan juga boleh menyebabkan barah vulva biasanya juga berkaitan dengan HPV: jika sistem kekebalan tubuh lemah secara kekal, misalnya disebabkan oleh jangkitan HIV atau penggunaan ubat imunosupresif (setelah pemindahan organ atau penyakit autoimun), kronik HPV dapat berkembang dengan lebih mudah - Mengembangkan jangkitan, yang seterusnya mendorong perkembangan barah vulva.
Sebagai tambahan kepada HPV, beberapa patogen kelamin lain juga boleh menyumbang kepada perkembangan barah vulva - virus herpes (herpes genital), klamidia dan agen penyebab sifilis.
Juga bebas dari jangkitan HPV, proses yang berkaitan dengan autoimun seperti penyakit kulit radang kronik lichen sclerosus dapat meningkatkan risiko barah vulva - lebih tepat untuk bentuk kanser vulvar yang paling biasa, keratinisasi karsinoma sel skuamosa vulva, yang berlaku terutamanya pada wanita yang lebih tua.
Merokok adalah satu lagi faktor risiko barah vulva. Umur juga berperanan: Seperti yang telah disebutkan di awal, barah vulvar terutama merupakan penyakit pada wanita yang lebih tua, walaupun wanita yang lebih muda sekarang juga mengembangkannya.
Kebersihan alat kelamin yang salah juga dianggap tidak baik: kekurangan kebersihan di kawasan genital boleh membahayakan sama seperti penggunaan losyen vagina atau semburan intim.
Kanser Vulvar: Pemeriksaan & Diagnosis
Orang yang tepat untuk dihubungi sekiranya anda mengesyaki karsinoma vulva adalah pakar sakit puan. Dia boleh menggunakan pelbagai ujian untuk menentukan sama ada seorang wanita benar-benar mempunyai tumor vulva malignan:
>> Pemeriksaan dan pengimbasan
Sebagai sebahagian daripada pemeriksaan ginekologi yang komprehensif, doktor akan memeriksa vulva, vagina dan serviks dengan berhati-hati - perubahan tisu patologi sering berlaku di beberapa tempat. Semasa pemeriksaan, doktor memberi perhatian kepada pewarnaan kulit dan sebarang kelainan pada tisu seperti bintik, retak, penebalan, mengelupas atau bisul.
Di samping itu, spesies ini mengimbas seluruh kawasan genital. Dia memperhatikan sebarang simpulan atau penebalan pada tisu. Kelenjar getah bening di pangkal paha juga termasuk dalam pemeriksaan palpasi. Sekiranya mereka membesar dan / atau menyakitkan, ini dapat menunjukkan adanya serangan dengan sel barah, tetapi ada juga banyak sebab lain.
>> Kolposkopi
Doktor dapat memeriksa kawasan tisu yang mencurigakan dengan lebih tepat menggunakan kolposkopi. Dia menggunakan kaca pembesar khas dengan pembesaran 10 hingga 20 kali (kolposkop).
Untuk menilai kawasan yang mencurigakan dengan lebih baik, doktor dapat menjalankan ujian asid asetik: Dia menggunakan larutan asid asetik yang sangat dicairkan pada kawasan dengan bola kapas. Tisu yang sihat tidak bertindak balas terhadap ini dengan perubahan warna, sementara sel yang berubah biasanya berubah menjadi keputihan (leukoplakia) - kemungkinan petunjuk untuk kanser.
Perhatian: Berbeza dengan lesi VIN, penyakit vulva Paget tidak menunjukkan warna putih pada sampel asid asetik!
>> biopsi
Doktor mengambil satu atau lebih sampel tisu (biopsi) dari setiap perubahan tisu yang tidak jelas - sama ada sebagai biopsi pukulan atau sebagai biopsi pemisahan:
Dalam biopsi pukulan, silinder tisu ditebuk keluar dari kawasan yang mencurigakan dengan bantuan instrumen khas. (mis. pukulan). Semasa biopsi eksklusif, seluruh kawasan yang mencurigakan dipotong (mis. Jika terdapat luka berpigmen, yang mungkin merupakan barah kulit hitam).
Pemeriksaan histologi (histologi) sampel di makmal akhirnya dapat menjelaskan sama ada ia adalah barah atau tahap prakanker.
Tisu biasanya dikeluarkan di bawah anestesia tempatan. Doktor boleh menutup luka dengan jahitan.
Pemeriksaan lanjut mengenai kanser vulva yang disahkan
Setelah diagnosis kanser vulva dibuat, doktor akan memerintahkan pelbagai pemeriksaan lanjut bergantung pada kes masing-masing. Ini merangkumi peperiksaan berikut:
Pemeriksaan ginekologi yang menyeluruh ke seluruh kawasan genital dan dubur membantu menentukan ukuran dan lokasi tumor dengan lebih tepat.
Doktor menggunakan pemeriksaan rektum untuk mengimbas rektum dengan jari untuk mencari tanda-tanda barah. Sekiranya terdapat kecurigaan yang sesuai, pemeriksaan endoskopi rektum - rektoskopi (rektoskopi) - dapat memberikan kepastian.
Saluran kencing juga dapat diperiksa secara endoskopi (urethrocystoscopy) jika disyaki ada jangkitan dengan sel barah.
Pemeriksaan ultrabunyi pada vagina, pangkal paha, organ panggul dan hati juga dapat memberikan maklumat mengenai penyebaran tumor.
Sekiranya disyaki metastasis paru-paru, sinar-X dada boleh dibuat. Pengiraan tomografi (CT) dan pengimejan resonans magnetik (MRI) memberikan gambaran yang lebih terperinci mengenai bahagian dalam badan dan dengan itu bukti metastasis yang lebih tepat.
Pembahagian ke peringkat penyakit
Berdasarkan semua hasil ujian, barah vulva dapat ditugaskan ke tahap penyakit tertentu. Ini penting untuk perancangan terapi.
Tahap barah vulva mengikut klasifikasi FIGO (FIGO = Fédération Internationale de Gynécologie et d "Obstétrique) adalah:
- Tahap I: Kanser vulva, yang terbatas pada vulva atau vulva dan perineum (perineum = kawasan antara genital luar dan dubur). Tiada penglibatan nodus limfa. Bergantung pada tahap maksimum tumor dan kedalaman penembusan ke dalam tisu, perbezaan dibuat antara tahap Ia dan tahap IB.
- Tahap II: tumor dari pelbagai saiz yang telah merebak ke sepertiga bahagian bawah faraj dan / atau uretra dan / atau dubur. Tiada penglibatan nodus limfa.
- Tahap III: tumor dari pelbagai ukuran yang telah merebak ke sepertiga bahagian bawah faraj dan / atau uretra dan / atau dubur. Selain itu penglibatan kelenjar getah bening di pangkal paha. Bergantung pada tahap penglibatan kelenjar getah bening, perbezaan dibuat antara tahap IIIA, tahap IIIB, dan tahap IIIC.
- Tahap IV: tumor dengan ukuran apa pun yang telah merebak ke dua pertiga bahagian atas vagina dan / atau uretra dan / atau ke dubur dan / atau membran mukus pundi kencing atau rektum, atau yang terpaku pada tulang pelvis ( tahap IVA) atau telah membentuk metastasis jauh (tahap IVB).
Kanser Vulvar: rawatan
Cara profesional perubatan merawat barah vulva sangat bergantung pada jenis, tahap dan lokasi tumor. Keadaan umum kesihatan pesakit dan usianya juga diambil kira (relevan dengan perancang keluarga dan pemeliharaan fungsi seksual).
Pada dasarnya, pilihan untuk merawat barah vulva adalah pembedahan, terapi radiasi, dan kemoterapi. Mereka boleh digunakan secara individu atau dalam kombinasi yang berbeza - disesuaikan secara individu untuk pesakit.
pembedahan
Rawatan pilihan untuk kanser vulva adalah pembedahan: Sekiranya mungkin, seseorang selalu berusaha untuk memotong tumor sepenuhnya sambil menjaga vulva sejauh mungkin. Pembedahan hanya dapat dielakkan dalam kes-kes yang luar biasa, misalnya jika seorang wanita tidak dapat dioperasi dengan alasan kesihatan atau tumor sudah merebak ke dubur.
Sejauh mana operasi harus bergantung pada tahap penyakit:
>> Tumor kecil: Jika tumor masih sangat kecil dan belum meresap ke dalam kulit, biasanya cukup untuk memotongnya bersama dengan jaringan tisu yang sihat. Sekiranya perlu, pakar bedah juga membuang kelenjar getah bening di pangkal paha. Atau dia pada mulanya hanya memotong kelenjar getah bening sentinel - nodus limfa inguinal pertama yang terletak di kawasan aliran keluar tumor. Sekiranya ujian tisu menunjukkan bahawa mereka bebas dari sel barah, kelenjar getah bening yang tersisa di pangkal paha tidak perlu dikeluarkan.
>> Tumor yang lebih besar atau banyak tempat tumor: Untuk tumor yang sudah lebih besar, sudah merebak ke struktur berdekatan (seperti uretra, klitoris, vagina) atau berlaku di beberapa tempat, diperlukan pembedahan yang lebih luas. Bukan sahaja tisu barah itu sendiri akan dikeluarkan dengan jaringan tisu yang sihat, tetapi juga sebahagian atau seluruh vulva (bersama dengan tisu lemak yang mendasari). Penyingkiran vulva disebut vulvectomy.
Sebagai sebahagian daripada prosedur ini, kelenjar getah bening di pangkal paha selalu dikeluarkan kerana terdapat risiko tinggi bahawa mereka juga akan terkena barah. Sekiranya ujian tisu mengesahkan ini, kelenjar getah bening pelvis juga mesti dikeluarkan.
Risiko pembedahan
Sekiranya terdapat tumor kecil di sekitar klitoris atau uretra, pembedahan biasanya dilakukan dengan margin terkecil untuk tisu yang sihat untuk melindungi klitoris dan uretra. Tetapi, jika tisu sihat yang terlalu sedikit dipotong di tepi, tumor boleh kembali.
Apabila vulva dikeluarkan sepenuhnya, kira-kira setiap pesakit kedua harus mengalami gangguan penyembuhan luka selepas itu. Kemungkinan akibat lain dari campur tangan radikal adalah, misalnya, gangguan deria, parut, penyempitan, kehilangan air kencing dan jangkitan saluran kencing berulang.
Risiko yang besar juga diharapkan ketika membuang semua kelenjar getah bening di pangkal paha atau pelvis. Wanita yang terjejas sering mengalami pengumpulan limfa berulang, limfedema pada kaki dan radang.
radioterapi
Sekiranya kelenjar getah bening di pangkal paha atau pelvis dipengaruhi oleh barah, kawasan ini disinari. Kanser Vulvar sendiri secara amnya tidak bertindak balas terhadap terapi radiasi. Walau bagaimanapun, kaedah rawatan ini dapat membantu dalam kes berikut:
- Selain operasi: Terapi radiasi tambahan dilakukan setelah operasi, misalnya jika tumor tidak dapat dikeluarkan sepenuhnya atau dengan margin yang cukup besar. Operasi ini didahului dengan terapi radiasi neoadjuvant - ini bertujuan untuk mengurangkan ukuran tumor yang tidak dapat dikendalikan kerana ukuran atau lokasinya (mis. Dekat dengan rektum) sehingga sejauh mungkin pembuangan pembedahan.
- Daripada operasi: Terdapat juga karsinoma vulva yang tidak dapat dioperasikan dan hanya disinari (penyinaran pasti).
Untuk menjadikan terapi radiasi lebih berkesan, ia boleh digabungkan dengan kemoterapi. Doktor menyebutnya sebagai radiokemoterapi.
kemoterapi
Kemoterapi juga tidak begitu berkesan dalam barah vulva. Inilah sebabnya mengapa ia biasanya digabungkan dengan terapi lain, seperti chemoradiotherapy (sebagai alternatif atau sebagai tambahan kepada pembedahan). Kemoterapi digunakan terutamanya untuk barah vulva, yang telah membentuk penempatan anak perempuan di kawasan tubuh yang lebih jauh (metastasis jauh).
Terapi sokongan
Ini termasuk langkah-langkah terapi yang bertujuan untuk mencegah atau mengurangkan terapi atau gejala yang berkaitan dengan tumor. Beberapa contoh:
Ubat antiemetik diberikan untuk memerangi mual dan muntah - kemungkinan kesan sampingan radiasi dan kemoterapi. Cirit-birit akibat radiasi atau kemoterapi juga dapat diatasi dengan ubat.
Terapi radiasi di kawasan urogenital boleh mencetuskan sistitis akut. Kemudian, sebagai contoh, ubat antikonvulsan dan penghilang rasa sakit dan, jika perlu, antibiotik membantu.
Pesakit barah sering menderita anemia - baik disebabkan oleh tumor itu sendiri atau oleh terapi tumor. Doktor boleh, misalnya, memberikan pemindahan darah untuk rawatan.
Penyembuhan tidak lagi mungkin untuk barah vulva peringkat akhir. Langkah-langkah terapi seperti pembedahan, (radio) kemoterapi atau pemberian ubat sakit bukan bertujuan untuk mengurangkan gejala pesakit untuk meningkatkan kualiti hidupnya.
Kanser Vulvar: pencegahan
Sebilangan kes kanser vulva timbul berkaitan dengan jangkitan HPV kronik. Oleh itu, jika anda mencegah jangkitan dengan papillomavirus manusia, anda mencegah lesi VIN sebagai kemungkinan pendahulu kanser vulva. Mengelakkan jangkitan seperti itu tidak mudah kerana virus tersebar luas. Langkah-langkah yang disyorkan termasuk kebersihan yang betul dan penggunaan kondom jika anda menukar pasangan seksual lebih kerap - dan dalam beberapa kes tertentu vaksinasi terhadap HPV:
Vaksinasi disyorkan untuk semua gadis dan lelaki berusia antara sembilan hingga 14 tahun, lebih baik sebelum hubungan seksual pertama, kerana anda dijangkiti dengan cepat semasa melakukan hubungan seks. Vaksinasi yang hilang harus dibuat selewat-lewatnya pada usia 18 tahun. Dalam kes-kes individu, vaksinasi HPV juga berguna pada masa yang akan datang - pihak yang berminat harus membincangkannya dengan doktor mereka (mis. Pakar sakit puan).
Vaksinasi HPV menawarkan perlindungan terhadap jangkitan dengan jenis HPV berisiko tinggi - jenis virus yang dikaitkan dengan peningkatan risiko barah. Ini terutama mempengaruhi barah serviks, tetapi juga, misalnya, kanser zakar, barah vagina, barah dubur dan barah vulva.
Ia juga penting untuk mengenal pasti dan merawat (kemungkinan) peringkat prakanker pada peringkat awal, termasuk di atas semua neoplasma intraepitel vulva (VIN): Perubahan tisu ini di kawasan kemaluan telah meningkat dalam beberapa dekad kebelakangan ini, terutama pada wanita berusia antara 30 dan 40. Tahap VIN II dan VIN III sangat penting: dalam 15 hingga 22 peratus kes mereka berkembang menjadi barah vulva dalam jangka masa tiga hingga empat tahun.
Tags.: hujung buku pencegahan ubat perjalanan















.jpg)