Disfagia
Florian Tiefenböck belajar perubatan manusia di LMU Munich. Sejak itu, dia menyertai sebagai pelajar pada bulan Mac 2014 dan telah menyokong pasukan editorial dengan artikel perubatan sejak itu. Setelah mendapat lesen perubatan dan pekerjaan praktikalnya dalam perubatan dalaman di University Hospital Augsburg, dia telah menjadi anggota tetap pasukan sejak Disember 2019 dan, antara lain, memastikan kualiti perubatan alat
Lagi kiriman oleh Florian Tiefenböck Semua kandungan diperiksa oleh wartawan perubatan.Istilah disfagia bermaksud sebarang jenis gangguan menelan. Sejumlah penyakit boleh menyebabkan disfagia yang menyakitkan atau tidak menyakitkan, seperti jangkitan, kecacatan dan penyakit kronik atau malignan. Kerosakan sistem saraf, seperti strok, juga dapat mencetuskan disfagia. Di sini anda dapat membaca semua yang anda perlu ketahui mengenai gejala disfagia: definisi, sebab, terapi.

Dysphagia: keterangan
Dengan disfagia, tindakan menelan terganggu. Tindakan menelan yang sihat berlaku dalam tiga fasa:
Dalam rongga mulut (fasa oral) makanan dicincang, dicampur dan dicampur dengan air liur (kelembapan dan protein pencernaan). Lidah akhirnya mengangkut pulpa ke kerongkong, dan pergerakan menelan sebenarnya dicetuskan (refleks menelan).
Pada faring (faring faring), otot-otot di dinding faring mengangkut makanan dengan cara yang disasarkan ke esofagus. Pintu masuk ke trakea di depannya ditutup oleh lipatan epiglotis dan vokal sehingga seseorang tidak "tersedak" dan sisa makanan masuk ke paru-paru. Sebaliknya, pintu masuk ke esofagus disekat oleh sfingter esofagus atas ketika bernafas dan bercakap.
Di kerongkongan, bubur diangkut ke perut dengan gelombang otot yang seragam pada otot dinding (esofagus peristalsis) (fasa esofagus). Akibatnya, makanan atau cecair sampai ke perut walaupun ketika berbaring, iaitu tanpa bantuan graviti. Untuk melakukan ini, sfinkter bawah terbuka di hujung esofagus. Apabila ditutup semula, tindakan menelan berakhir.
Proses menelan dikendalikan oleh pusat khas di otak dan batang otak.
Dysphagia, odynophagia, dan aphagia
Dalam kebanyakan kes, istilah disfagia digunakan untuk merujuk kepada sebarang jenis gangguan menelan. Lebih tepat lagi, disfagia menggambarkan masalah tanpa rasa sakit semasa proses menelan, yang bermaksud bahawa makanan atau cecair tidak lagi dapat diangkut dengan betul ke perut. Sekiranya mereka yang terkena merasa sakit, doktor akan bercakap mengenai odynophagia. Sekiranya menelan tidak mungkin dilakukan sama sekali, pesakit mengalami aphagia yang disebut.
Di samping itu, disfagia terbahagi kepada dua jenis utama: dysphagia oropharyngeal dan dysphagia oesophageal.
Disfagia orofaring
Dalam disfagia jenis ini, gangguan menelan biasanya berlaku di kawasan kerongkong dan campuran makanan dan cecair tidak dapat ditelan ke kerongkongan. Ia mengalir kembali ke mulut, hidung dan tekak (regurgitasi) atau masuk ke trakea dan paru-paru (aspirasi). Dorongan kuat untuk batuk biasanya mendorong bubur ke belakang. Namun, jika ia tetap berada di paru-paru, keradangan dapat terjadi di sana (pneumonia aspirasi).
Disfagia esofagus
Gangguan yang bertanggungjawab terletak di kawasan esofagus. Pesakit biasanya melaporkan bahawa mereka merasakan makanan "tergelincir" atau "tersekat" di kawasan dada (perasaan tekanan).
Penyebab kemungkinan disfagia esofagus adalah pertumbuhan tisu yang secara perlahan mengecilkan esofagus. Sekiranya bukaan esofagus kurang dari 13 milimeter, pesakit mengadu disfagia ketika makan makanan padat. Sekiranya selebar kurang dari lima milimeter, cecair hampir tidak dapat dilalui.
Komponen yang tersekat dapat menutup esofagus sepenuhnya (penyumbatan bolus). Pesakit mengadu sakit teruk atau terbakar di belakang tulang dada dan air liur yang tidak menyenangkan (air liur bahkan tidak boleh ditelan).
Disfagia selanjutnya
Risiko gangguan menelan secara semula jadi meningkat seiring bertambahnya usia. Sebabnya: tisu penghubung dan juga otot menjadi lemah selama bertahun-tahun. Refleks menelan sering hanya dicetuskan dengan kelewatan. Banyak ubat dan penyakit sebelumnya juga boleh memberi kesan negatif. Akibatnya, sebilangan pesakit tidak lagi dapat menggunakan postur yang betul untuk makan dan minum.
Sekiranya gangguan menelan hanya disebabkan oleh proses penuaan, doktor bercakap mengenai disfagia presby. Dalam pengertian yang luas, ia dapat dikira sebagai bagian dari apa yang dikenali sebagai disfagia berfungsi. Gangguan menelan fungsional umumnya boleh berlaku pada usia apa pun. Dalam kes ini, ada masalah menelan, tanpa penyebab organik (seperti barah, kegagalan saraf, keradangan) dapat ditentukan.
Kekerapan disfagia
Menurut Liga Gastro Jerman, sekitar 80,000 hingga 160,000 orang di Jerman menemui doktor mereka setiap tahun kerana mereka mengalami masalah baru dengan proses menelan. Satu daripada enam orang berusia lebih dari 65-an dipengaruhi oleh disfagia.
Disfagia: penyebab dan kemungkinan penyakit
Sekiranya disfagia terutamanya semasa minum, penyebabnya adalah gangguan kawalan saraf akibat menelan. Tindakan menelan diatur di pusat otak yang lebih tinggi, dengan isyarat kawalan dihantar ke otot masing-masing melalui sebilangan besar saraf. Gangguan di kawasan ini (misalnya akibat strok) disebut disfagia neurogenik. Mereka yang terjejas juga kebanyakannya tersedak.
Dalam kes lain, disfagia bersifat mekanikal. Contohnya, parut dan pertumbuhan ganas atau jinak di kawasan esofagus boleh menyebabkan gangguan menelan.
Faktor psikologi juga dapat berperanan dalam perkembangan disfagia.
Disfagia esofagus
Disfagia esofagus disebabkan oleh penyakit esofagus itu sendiri atau penyakit lain mengganggu fungsi esofagus yang normal.
|
Punca disfagia |
penyakit |
|
Gangguan pergerakan esofagus |
Achalasia (disfungsi kronik esofagus) |
|
Kekejangan esofagus (penguncupan otot esofagus secara serentak dan meningkat) | |
|
Scleroderma (penyakit tisu penghubung dengan pengerasan dinding esofagus) | |
|
esofagitis eosinofilik (keradangan kronik kerongkongan kerongkongan) | |
|
esofagus hypercontractile (kontraksi otot esofagus yang terlalu lama dan kuat) | |
|
ketumbuhan |
Kanser esofagus |
|
Karsinoma jantung (barah masuk perut) | |
|
Kanser paru-paru, tumor mediastinal (pertumbuhan di bahagian tengah dada) | |
|
Tumor Mesenchymal seperti tumor stromal gastrointestinal (GIST) yang jarang dan malignan atau pertumbuhan otot (myomas) | |
|
Keradangan |
Penyakit refluks |
|
Jangkitan seperti jangkitan kulat (thrush), penggunaan (tuberkulosis) | |
|
Penyakit Crohn (penyakit keradangan kronik yang boleh mempengaruhi keseluruhan saluran pencernaan) | |
|
Penonjolan dinding esofagus (diverticulum) |
Diverticulum Zenker (penonjolan dinding belakang esofagus atas atau kerongkong bawah; biasanya disfagia dengan kelembutan dan bunyi yang memekik ketika minum) |
|
Diverticulum di bifurcation of trakea (bifurcation diverticulum) atau di atas diafragma (epiphrenal diverticulum) | |
|
Pseudodiverticulum (menonjol mukosa kerana jurang otot) | |
|
Kecacatan |
Atresia (malformasi esofagus: esofagus biasanya hanya terdapat sebahagiannya dan mungkin mempunyai hubungan dengan trakea) |
|
Malformasi vaskular seperti dysphagia lusoria, di mana arteri klavikula kanan menarik di belakang esofagus dan mengekang dalam proses | |
|
Operasi |
Fundoplication (operasi penyakit refluks pada peringkat akhir, di mana bahagian perut melilit esofagus dan dijahit) |
|
Vagotomi (pemotongan saraf vagus saraf esofagus) | |
|
pelbagai |
Bahan kimia terbakar dengan parut esofagus berikutnya |
|
Cincin Schatzki (penyempitan esofagus bawah oleh tisu mukosa akibat hernia diafragmatik = hernia hiatal) | |
|
Sindrom Plummer-Vinson (kehilangan selaput lendir pada lidah, mulut, kerongkong dan kerongkongan akibat kekurangan zat besi; akibat yang biasa berlaku adalah pembakaran lidah dan odynophagia) |
Disfagia orofaring
Disfagia Oropharyngeal kebanyakannya bersifat neurogenik (neurologi) dan boleh disebabkan oleh pelbagai penyakit. Beberapa contoh:
- strok
- penyakit Parkinson
- Sklerosis berganda (MS)
- Kecederaan otak traumatik (TBI)
- keradangan virus atau bakteria (seperti borreliosis), tumor atau penyakit yang merosot (degeneratif) pada sistem saraf pusat (CNS)
- Akut (penyakit saraf radang), sindrom Miller-Fisher (varian jarang sindrom Guillain-Barré yang mempengaruhi saraf kranial)
- Sklerosis lateral amyotrophic (ALS; penyakit degeneratif kronik CNS) dan kelumpuhan bulbar progresif (bentuk khas ALS)
- Myasthenia gravis, sindrom Lambert-Eaton (dalam kedua-dua kelemahan otot akibat gangguan isyarat saraf yang terganggu)
- Botulisme (keracunan bakteria teruk)
- Distrofi otot (penyakit yang menyebabkan pembaziran otot)
- Kerosakan saraf (neuropati), misalnya disebabkan oleh diabetes mellitus atau alkohol
Sudah tentu, pertumbuhan jinak atau malignan pada orofaring juga boleh menyebabkan disfagia orofaring. Faktor risiko terbesar adalah pengambilan nikotin dan alkohol.
Jangkitan virus, bakteria, atau kulat juga boleh menyebabkan gangguan menelan. Tonsillitis dan / atau faringitis (tonsilitis / faringitis) dan, pada peringkat lanjut, abses (peri / retrotonsillar abses) biasanya mencetuskan odynophagia. Sekiranya sistem pertahanan diarahkan terhadap struktur tubuh sendiri - misalnya terhadap saluran saluran pencernaan sekiranya vaskulitis - masalah juga dapat timbul semasa proses menelan.
Sebagai tambahan, kelenjar tiroid yang sangat membesar (goiter, "goiter") pada mulanya dapat menyempitkan trakea dan akhirnya persimpangan antara faring dan esofagus. Mulut yang sangat kering (xerostomia) juga membawa kepada gejala disfagia. Gigi yang tidak selaras secara besar-besaran dan gigi palsu yang lemah juga menghalang tindakan menelan.
Pada akhirnya, beberapa ubat juga menyebabkan disfagia. Sebagai tambahan kepada anestetik seperti relaksan otot, ini termasuk bahan aktif melawan psikosis, penyakit Parkinson, epilepsi dan pundi kencing yang mudah marah.
Akibat dari disfagia
Tindakan menelan adalah proses penting dengan bantuan makanan dan air yang dibekalkan ke badan. Oleh itu, masalah dengan proses menelan boleh mengakibatkan akibat yang serius. Disfagia menyebabkan kekurangan zat makanan (kekurangan zat makanan), terutama pada pesakit tua. Kekurangan air menyebabkan dehidrasi berbahaya (dehidrasi, desikosis).
Sekiranya bubur masuk ke paru-paru dan tidak lagi dapat batuk dengan betul, pneumonia adalah akibatnya (aspirasi pneumonia). Ini boleh menjadi sangat sengit sehingga mereka yang terjejas mati akibatnya.
Dysphagia: bilakah anda perlu berjumpa doktor?
Selalu ada keadaan di mana gigitan sukar ditelan. Ini mungkin disebabkan oleh fakta bahawa makanan tidak dicincang dengan betul atau - jika ditelan dengan cepat - hanya dicampurkan dengan sedikit air liur dan kemudian sukar untuk "meluncur" ke bawah. Walau bagaimanapun, jika anda mengalami disfagia yang menyakitkan, anda harus berjumpa doktor. Ini juga berlaku jika gangguan menelan berlaku lebih kerap atau tiba-tiba, disertai demam atau tidak membaik.
Doktor yang mana untuk disfagia?
Sekiranya anda menghadapi kesukaran untuk membawa makanan ke atau ke kerongkongan anda, anda harus berjumpa doktor telinga, hidung dan tekak (ENT). Walau bagaimanapun, jika makanan terasa tersekat di belakang tulang dada atau jika anda merasakan setiap gigitan "meluncur ke bawah", pakar gastrousus (pakar gastroenterologi) dapat membantu.
Sekiranya anda mengalami aduan tambahan atau jika anda tidak pasti, disarankan lawatan ke doktor am anda atau pakar perubatan dalaman (internis). Sekiranya anda merasa lebih lemah dan kusam dan tidak dapat mengangkat tangan dan kaki anda, anda mungkin mengalami kelemahan otot. Dalam kes-kes ini, pakar neurologi harus berunding.
Bila tidak menangguhkan lawatan ke doktor
Gangguan menelan secara tiba-tiba selalu menjadi tanda amaran. Perkara ini berlaku terutamanya jika anda juga mengalami kesakitan yang teruk (di bahagian dada) atau jika anda telah kehilangan kesedaran buat sementara waktu. Sekiranya, selain disfagia, anda tiba-tiba tidak lagi dapat menggerakkan pelbagai bahagian badan dengan betul, ini adalah keadaan kecemasan dan anda harus segera menghubungi doktor kecemasan.
Dysphagia: apa yang doktor lakukan?
Doktor terlebih dahulu meminta pesakit dan mengumpulkan sejarah perubatannya (anamnesis). Doktor juga mengemukakan pelbagai soalan untuk mendapatkan maklumat awal mengenai jenis dan penyebab disfagia. Beberapa contoh:
- Berapa lama gangguan menelan wujud?
- Adakah Dysphagia Anda Menyakitkan?
- Adakah makanan atau cecair sering keluar melalui hidung ketika cuba menelan?
- Adakah masalah menelan berlaku secara tiba-tiba?
- Adakah anda mengalami keluhan lain selain disfagia?
- Adakah anda mempunyai penyakit sebelumnya, seperti penyakit refluks dengan pedih ulu hati?
- Adakah anda berpeluh dengan teruk pada waktu malam?
- Adakah anda dapat mengukur suhu tinggi di rumah?
Doktor kemudian akan melakukan pemeriksaan fizikal. Dia memberi perhatian khusus kepada perubahan di kawasan saluran pencernaan yang dapat dilihat: Dia memeriksa rongga mulut dan tekak. Dia juga memeriksa leher untuk kemungkinan pembengkakan dan memeriksa laring.
Dalam ujian menelan air yang disebut, pesakit diberi beberapa mililiter air untuk diminum. Maka dia harus bercakap. Antara lain, doktor memberi perhatian kepada:
- Perubahan nada suara anda, misalnya sesuatu
- Air keluar melalui hidung
- refleks gag yang berlebihan
- batuk kuat (sebagai tanda aspirasi)
Terdapat banyak senarai semak dan sistem pemarkahan di mana doktor dapat mencatat keputusan pemeriksaannya. Keterukan disfagia dapat ditentukan, misalnya, dengan Gugging Swallowing Screen (GUSS). Proses menelan diperiksa dengan makanan pulpa, cair dan padat. Untuk penilaian yang lebih tepat, doktor juga boleh memeriksa tindakan menelan dengan probe bergerak (laringoskop untuk FEE pemeriksaan menelan fiberendoskopik). Dengan cara ini, dia juga dapat melihat sama ada bahagian makanan masuk ke saluran udara.
Doktor juga memeriksa kawasan kelenjar getah bening di sekitarnya. Di sini, sebagai contoh, sel-sel pertumbuhan ganas dapat menetap (metastasis kelenjar getah bening).
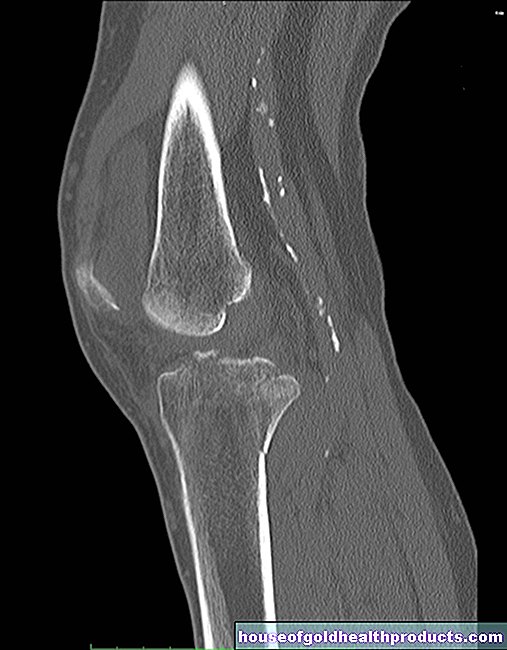
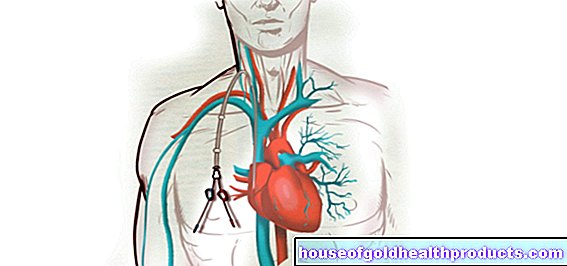
Refleksi esofagus dan perut dalam disfagia (EGD)
Untuk mengesahkan penyebab sebenar disfagia, doktor melakukan esofagus dan gastroskopi (esophagogastroduodenoscopy, EGD). Semasa pemeriksaan ini, esofagus, perut dan duodenum diperiksa dari dalam dengan bantuan probe khas. Pesakit dalam tidur senja. Probe (endoskopi atau gastroskop) adalah tiub nipis dan fleksibel dengan kamera video kecil yang dipasang di hujungnya. Endoskopi juga mempunyai lampu dan alat pembilas dan penyedut.
Dengan alat ini, doktor dapat menilai struktur dan terutamanya (malignan) perubahan pada esofagus atau perut yang boleh menyebabkan disfagia. Saluran kerja yang disebut juga membolehkannya mengambil sampel tisu menggunakan forceps. Di samping itu, ia juga dapat mengembangkan penyebab disfagia seperti penyempitan (bougienage). Dia menghilangkan tisu berlebihan dengan bantuan laser atau elektrik.
Sekiranya pantulannya normal, doktor akan melakukan ujian lanjut untuk sampai ke bahagian bawah disfagia.
Pengukuran tekanan esofagus pada disfagia
Dalam beberapa kes, tidak ada bukti gangguan menelan di ÖGD. Punca seperti achalasia atau kekejangan esofagus kemudian dapat ditentukan oleh apa yang dikenali sebagai manometri esofagus. Tekanan diukur pada setiap inci esofagus. Dengan cara ini, urutan pergerakan, iaitu tindakan menelan, dapat ditunjukkan.
Selain gangguan pergerakan esofagus, kerosakan otot sfingter atas atau bawah (faring-esofagus dan esofagus-perut) juga dapat dikesan dengan mengukur tekanan esofagus.
Pengukuran tekanan dilakukan menggunakan kateter plastik khas di bawah anestesia tempatan. Tiub ini lembut, setebal sekitar lima milimeter, dan dimasukkan melalui hidung. Pengukuran mengambil masa lebih kurang 20 minit.
Impedance-pH-metry pada disfagia
Pesakit biasanya menyedari penyakit refluks melalui pedih ulu hati. Tetapi untuk rawatan yang betul adalah penting untuk mengetahui apa sebenarnya yang mengalir kembali ke esofagus (refluks). Ini sering menjadi jus gastrik yang berasid. Cecair atau hempedu yang tidak berasid dari usus juga dapat mengalir ke kerongkongan dan menyebabkan rasa tidak selesa di sana. Pada kerongkongan, refluks akhirnya dapat membakar membran mukus, menyebabkan penyempitan dan akhirnya menyebabkan disfagia.
Tahap dan jenis refluks dapat ditentukan dengan bantuan impedans pH metry. Di sini juga, doktor memasukkan probe pengukur khas melalui hidung ke dalam esofagus. Ia kekal di sana selama kira-kira 24 jam. Data pengukuran yang didaftarkan oleh probe direkodkan pada alat penyimpanan.
X-ray untuk disfagia
Di sini doktor mengambil sinar-X leher dan dada. Dalam kes disfagia, terdapat pemeriksaan sinar-X khas, yang disebut sinematografi menelan (menelan sinar-X):
Pesakit diberi makanan ujian yang mengandungi medium kontras sinar-X. Semasa menelan dia sentiasa "x-ray". Doktor dapat melihat pada skrin yang mengambil jalan yang diambil oleh pulpa agen kontras. Di samping itu, dapat ditentukan sama ada makanan percobaan tersekat di tempat tertentu, misalnya terkumpul di divertikulum, atau adakah pesakit "tersedak" (chyme berakhir di batang udara).
Kaedah pemeriksaan lebih lanjut untuk disfagia
Bergantung pada penyebab disfagia, ujian tambahan mungkin bermanfaat. Dalam keadaan tertentu, doktor akan mengatur pemeriksaan ultrasound menggunakan gastroskop. Dengan cara ini dia dapat mendedahkan perubahan halus pada dinding kerongkongan.
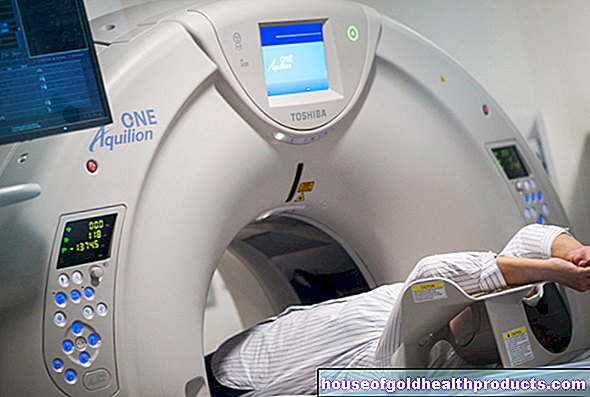
Sekiranya berlaku pertumbuhan malignan, pengimejan menggunakan komputer (CT) atau tomografi resonans magnetik (MRT) berguna. Doktor memeriksa sama ada organ lain juga terjejas atau adakah barah itu berkembang menjadi struktur badan jiran.
Sekiranya disfagia disebabkan oleh penyakit otak, saraf atau otot, pakar neurologi akan melakukan ujian lebih lanjut, misalnya mengukur halaju konduksi saraf.
Ini adalah bagaimana doktor merawat disfagia
Terdapat sebilangan besar pilihan untuk terapi disfagia. Rawatan mana yang paling masuk akal dalam setiap kes individu dan bagaimana prognosisnya bergantung terutamanya pada penyebab disfagia.
Sebagai contoh, pertumbuhan malignan dikeluarkan dalam operasi. Kadang kala ini dilakukan bersamaan dengan sinaran dan kemoterapi (radiokemoterapi). Pertumbuhan jinak atau perubahan yang berkaitan dengan keradangan pada esofagus biasanya dapat dirawat sebagai bahagian dari esofagektomi. Contohnya, laser, stent atau belon kembung digunakan.
Dalam kes tertentu, ubat diresepkan untuk disfagia: beberapa bahan menyokong atau memperkuat pergerakan esofagus yang lemah (prokinetik). Anticonvulsants (antispasmodics) membantu pengecutan otot yang berlebihan di saluran pencernaan, ubat penahan sakit terhadap odynophagia. Sekiranya berlaku penyakit refluks, bahan aktif yang menghambat asid gastrik (proton pump inhibitor, antacids) dapat mencegah perkembangan disfagia jika digunakan pada waktu yang tepat.
Latihan khas untuk mengatasi masalah menelan dapat membantu jika ini sudah ada sejak lahir atau selepas strok dan tidak dapat dibalikkan dengan tindakan pembedahan. Ini membolehkan mereka yang terjejas makan dan minum dengan selamat sekali lagi. Tujuannya bukan hanya untuk memastikan pemakanan yang berjaya, tetapi juga untuk melindungi saluran pernafasan.Mereka yang terjejas mempelajari latihan disfagia dari ahli terapi terlatih, seperti ahli terapi pertuturan atau ahli terapi pertuturan. Antara lain, sikap, ketegangan dan tingkah laku bernafas dilatih.
Dalam keadaan tertentu, disfagia sangat jelas sehingga pesakit - sekurang-kurangnya sementara - harus diberi makan secara buatan melalui saluran gastrik atau kateter vena.
Dysphagia: Apa yang Boleh Anda Lakukan Sendiri?
Sekiranya disfagia, malangnya tidak mungkin untuk mencegah gejala yang timbul. Sekurang-kurangnya berhenti merokok dan alkohol secara signifikan menurunkan risiko barah ganas. Secara amnya, jika anda mengalami disfagia atau pedih ulu hati, anda harus berjumpa doktor lebih awal. Dia kemudian dapat melakukan pemeriksaan yang disasarkan dan memulakan terapi yang sesuai.
Doktor juga akan memberitahu anda apa yang boleh anda lakukan sendiri untuk menghilangkan kesukaran menelan (bergantung kepada penyebabnya). Sekiranya anda mengalami simptom refluks yang berterusan, misalnya, anda harus tidur pada waktu malam dengan badan atas anda meningkat (sekitar 20 darjah) dan, jika boleh, di sebelah kiri anda.
Secara amnya, anda harus mengunyah gigitan (lebih baik kecil) untuk jangka masa panjang. Hasilnya, makanan itu dicincang secukupnya dan dicampurkan dengan air liur yang mencukupi. Dengan cara ini anda mempermudah proses menelan, menambahkan protein pencernaan ke chyme pada peringkat awal dan mengurangkan risiko makan berlebihan.
Bagi sesetengah pesakit disfagia, sangat berguna untuk membersihkan atau menyalurkan makanan. Sekiranya terdapat masalah menelan, terutamanya dengan cecair, anda boleh menebalnya dengan serbuk khas (terdapat di kedai ubat, farmasi atau di Internet).
Diet disfagia
Tidak ada diet disfagia khas. Walau bagaimanapun, anda harus mengelakkan produk kering, kasar, kasar atau melekit. Sekiranya anda tidak pasti tentang hidangan, uji semasa makan.
|
makanan |
sesuai |
agak tidak sesuai |
|
daging dan sosej |
daging halus seperti ayam, sosej, roti daging (bergantung kepada penyediaannya juga daging babi, daging lembu atau daging sapi); tauhu untuk vegetarian |
daging kering atau roti, daging atau sosej dengan bahagian besar seperti kacang, biji lada atau sejenisnya; Produk soya cincang untuk vegetarian |
|
ikan |
Fillet dan ikan masak lembut |
ikan keseluruhan (selalu berhati-hati untuk tulang!), ikan tepung roti |
|
keju |
terutamanya keju yang diproses melekit atau bahan tambahan chunky seperti kacang, herba atau lada | |
|
Telur |
Telur hancur atau telur rebus |
telur rebus dengan kuning telur, telur goreng rangup |
|
Gula-gula |
Buah puri, puding halus, ais krim, krim, madu |
Nut nut, selai dengan kepingan, praline |
|
Bijirin dan kentang |
Roti bakar, mi besar, semolina, roti tanpa biji-bijian dan kerak, ladu kentang tumbuk |
Nasi, roti kasar, mi kecil, kue kering, serpihan oat rangup, kentang goreng, crouton, kerepek |
|
sayur-sayuran |
sayur-sayuran yang agak lembut seperti kembang kol, bayam, wortel, zucchini, kubis savoy; juga alpukat, daging tomato, daging timun |
sayur-sayuran berserat seperti rhubarb, asparagus, leek, sauerkraut; Kekacang seperti kacang polong, kacang, lentil, jagung |
|
buah |
Epal, pir, aprikot, nektarin, pic, tembikai, pisang (semua mentah, tanpa biji, mungkin tanpa kulit) |
buah-buahan berserat seperti nanas, buah sitrus, buah beri (terutamanya dengan biji) |
|
susu |
Semua produk tenusu, kecuali ... |
... yoghurt atau quark dengan potongan buah atau herba kasar |
|
minuman |
jus yang agak pekat dan air pekat pekat |
minuman berkarbonat atau alkohol |
Sudah tentu, pemilihan produk yang tepat bergantung kepada penyebab disfagia. Pengambilan makanan harus difasilitasi oleh makanan yang betul dan disediakan dengan betul. Di samping itu, ini mengurangkan risiko aspirasi (menelan) dan penyakit sekunder berbahaya yang berkaitan seperti radang paru-paru.
Sentiasa memandang serius disfagia!
Walau apa pun, gangguan menelan harus selalu diberi perhatian serius. Rujuk doktor lebih awal. Jangan takut dengan campur tangan perubatan untuk menjelaskan keluhan anda. Pemeriksaan gastroskopi atau disfagia lain biasanya selamat dan cepat. Ikuti langkah dan cadangan terapi doktor atau ahli terapi. Dengan cara ini anda mengurangkan masalah dengan proses menelan dan boleh menghilangkan disfagia sepenuhnya.
Tags.: vaksinasi kecergasan sukan tidur